
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Мозъчна исхемия при новородени: симптоми, последици, лечение
Медицински експерт на статията
Последно прегледани: 12.07.2025
Нарушение на кръвообращението в съдовата система на мозъка на детето веднага след раждането, причиняващо липса на кислород в кръвта (хипоксемия), се определя като церебрална исхемия при новородени. Код по МКБ-10 - P91.0.
Тъй като исхемията, хипоксемията и хипоксията (кислородно гладуване) са физиологично взаимосвързани (докато хипоксията може да се развие при нормален мозъчен кръвоток), критичното състояние на кислороден дефицит за мозъка на новородените се счита за клиничен синдром в неврологията и се нарича неонатална хипоксично-исхемична енцефалопатия, развиваща се в рамките на 12-36 часа след раждането.
Епидемиология
В неонаталната неврология и педиатрия епидемиологията на клиничните прояви на церебрална исхемия при новородени не се регистрира отделно от синдрома на хипоксично-исхемичната енцефалопатия, следователно оценката на заболеваемостта е проблематична поради липсата на критерии за тяхното разграничаване.
Честотата на неонаталната енцефалопатия, свързана с намален мозъчен кръвоток и мозъчна хипоксия, се оценява на 2,7-3,3% от случаите на хиляда живородени деца. В същото време 5% от децата с инфантилни мозъчни патологии са претърпели перинатален инсулт (един случай се диагностицира на 4,5-5 хиляди кърмачета с мозъчна хемодинамична патология).
Честотата на перинаталната асфиксия се оценява на един до шест случая на хиляда доносени новородени и от два до десет случая при недоносени бебета. Глобалните оценки варират значително: според някои данни неонаталната асфиксия причинява 840 000 или 23% от неонаталните смъртни случаи в световен мащаб всяка година, докато според данни на СЗО тя причинява най-малко 4 милиона, което е 38% от всички смъртни случаи сред деца под петгодишна възраст.
Експерти от Американската академия по педиатрия са стигнали до заключението, че най-добрата оценка за честотата на неонаталната мозъчна патология са данните за популацията: средно три случая на хиляда души. Според някои западни неврофизиолози, някои последици от хипоксично-исхемична енцефалопатия, претърпяна при раждане, се наблюдават при 30% от населението на развитите страни и повече от половината от жителите на развиващите се страни.
Причини на церебрална исхемия при новородени.
Мозъкът се нуждае от постоянно снабдяване с кръв, която пренася кислород; при кърмачетата мозъкът представлява до 10% от телесното тегло, има разклонена съдова система и консумира една пета от кислорода, доставян от кръвта до всички тъкани на тялото. Когато мозъчната перфузия и оксигенация са намалени, мозъчната тъкан губи източника на животоподдържане за своите клетки, а причините за мозъчна исхемия при новородени, известни до момента, са многобройни. Те могат да включват:
- майчина хипоксемия поради недостатъчна вентилация на белите дробове при сърдечно-съдови заболявания, хронична дихателна недостатъчност или пневмония;
- намален кръвен поток към мозъка на плода и хипоксемия/хипоксия поради плацентарни нарушения, включително тромбоза, отлепване на плацентата и инфекция;
- продължително прищипване на пъпната връв по време на раждане, водещо до тежка метаболитна ацидоза на кръвта от пъпната връв, системно намаляване на обема на циркулиращата кръв (хиповолемия), спадане на кръвното налягане и нарушена мозъчна перфузия;
- остър мозъчносъдов инцидент (перинатален или неонатален инсулт), който се случва при плода от 20-та седмица на бременността, а при новороденото - в рамките на четири седмици след раждането;
- липса на автоматична саморегулация на мозъчния кръвен поток при недоносени бебета;
- нарушение на вътрематочното фетално кръвообращение поради стесняване на белодробната артерия или вродени сърдечни аномалии (левостранна хипоплазия на сърцето, открит дуктус артериозус, транспозиция на големите съдове и др.).
Рискови фактори
Съществуват и множество рискови фактори за развитие на церебрална исхемия при новородени, сред които невролозите и акушер-гинеколозите отбелязват:
- първа бременност на възраст над 35 или под 18 години;
- дългосрочна терапия на безплодие;
- недостатъчно телесно тегло на новороденото (по-малко от 1,5-1,7 кг);
- преждевременно раждане (преди 37 седмици от бременността) или пресрочена бременност (повече от 42 седмици);
- спонтанно разкъсване на мембраните;
- твърде дълъг или твърде бърз труд;
- неправилно представяне на плода;
- vasa previa, най-често наблюдавана при ин витро оплождане;
- травма на черепа на бебето по време на раждане (в резултат на акушерски грешки);
- спешно цезарово сечение;
- обилно кървене по време на раждане;
- наличие на сърдечно-съдови или автоимунни заболявания, анемия, захарен диабет, функционални нарушения на щитовидната жлеза, нарушения на кръвосъсирването (тромбофилия), антифосфолипиден синдром, инфекциозни и възпалителни заболявания на тазовите органи при бременната жена;
- тежка артериална хипотония по време на бременност и късна гестоза.
Вродените кръвни патологии, свързани с мутации в гените на протромбина, тромбоцитните коагулационни фактори V и VIII, плазмения хомоцистеин, както и DIC синдром и полицитемия, също са признати за рискови фактори за церебрална исхемия при кърмачета.
Патогенеза
Церебралната исхемия при новородени нарушава метаболизма на мозъчните клетки, което води до необратимо разрушаване на структурата на нервната тъкан и нейната дисфункция. На първо място, патогенезата на развитието на деструктивни процеси е свързана с бързо спадане на нивото на аденозин трифосфат (АТФ), основният доставчик на енергия за всички биохимични процеси.
Балансът между вътреклетъчните и извънклетъчните концентрации на йони, мигриращи през техните мембрани, също е важен за нормалната невронна функция. Когато мозъкът е лишен от кислород, трансмембранният градиент на калиевите (K+) и натриевите (Na+) йони в невроните се нарушава и извънклетъчната концентрация на K+ се увеличава, което води до прогресивна аноксидативна деполяризация. Едновременно с това се увеличава притокът на калциеви йони (Ca2+), инициирайки освобождаването на невротрансмитера глутамат, който действа върху NMDA рецепторите на мозъка; прекомерната им стимулация (екситотоксичност) води до морфологични и структурни промени в мозъка.
Активността на хидролитичните ензими, които разграждат нуклеиновите киселини на клетките и предизвикват тяхната автолиза, също се увеличава. В този случай основата на нуклеиновите киселини, хипоксантин, се трансформира в пикочна киселина, ускорявайки образуването на свободни радикали (активни форми на кислород и азотен оксид) и други токсични за мозъка съединения. Антиоксидантните защитни механизми на мозъка на новородените все още не са напълно развити и комбинацията от изброените процеси има изключително негативен ефект върху клетките му: настъпва невронна глиоза, атрофия на глиалните клетки и олигодендроцитите на бялото вещество.
Симптоми на церебрална исхемия при новородени.
Клиничните симптоми на церебрална исхемия при новородени и интензивността на тяхното проявление се определят от нейния вид, тежест и локализация на зоните на невронална некроза.
Видовете исхемия включват фокално или топографски ограничено увреждане на мозъчната тъкан, както и глобално увреждане, което се разпростира до много мозъчносъдови структури.
Първите признаци на церебрална исхемия при раждане могат да бъдат открити чрез проверка на рефлексите на вродения спинален автоматизъм. Но оценката на техните отклонения от нормата зависи от степента на нарушение на мозъчната перфузия и физиологичната зрялост на новороденото.
Етапи
По този начин, церебралната исхемия от 1-ва степен при новородено (лека форма на хипоксично-исхемична енцефалопатия) се проявява при доносено бебе с умерено повишаване на мускулния тонус и сухожилните рефлекси (хващане, Моро и др.). Симптомите включват също прекомерна тревожност с чести движения на крайниците, постхипоксичен миоклонус (потрепване на отделни мускули на фона на мускулна ригидност), проблеми с прикрепването към гърдата, спонтанен плач и интермитентен сън.
Ако детето е родено преждевременно, то освен намаляване на безусловните рефлекси (двигателни и сукателни), през първите няколко дни след раждането се наблюдава отслабване на общия мускулен тонус. Като правило това са временни аномалии и ако състоянието на централната нервна система на кърмачето се стабилизира в рамките на няколко дни, тогава исхемията практически не дава неврологични усложнения. Но всичко зависи от ендогенната регенеративна активност на развиващия се мозък на конкретното дете, както и от производството на церебрални невротрофини и растежни фактори - епидермални и инсулиноподобни.
Церебралната исхемия от втора степен при новородено (причиняваща умерено тежка форма на хипоксично-исхемична енцефалопатия) добавя към списъка с вече споменатите симптоми епилептични припадъци; намалено артериално и повишено мозъчно налягане (наблюдава се уголемяване и забележима пулсация на фонтанелата); летаргия по време на хранене и честа регургитация; чревни проблеми; периоди на нарушения на сърдечния ритъм и апнея (спиране на дишането по време на сън); лабилна цианоза и ефект на „мраморна кожа“ (поради вегетативно-съдови нарушения). Острият период продължава около десет дни. Освен това, неонатолозите отбелязват възможността за усложнения под формата на хидроцефалия, нарушения на движението на очите - нистагъм и неправилно подравняване на очите (страбизъм).
Ако при новородено има церебрална исхемия от 3-та степен, тогава неонаталните рефлекси (смучене, преглъщане, хващане) отсъстват, а гърчовете са чести и продължителни (в рамките на 24-48 часа след раждането). След това гърчовете намаляват, отстъпвайки място на прогресивно намаляване на мускулния тонус, състояние на ступор и увеличаване на отока на мозъчната тъкан.
В зависимост от местоположението на основните огнища на мозъчна исхемия, може да има дихателна дисфункция (кърмачето често се нуждае от механична дихателна подкрепа); промени в сърдечната честота; разширени зеници (слабо реагиращи на светлина) и липса на окомоторна конюгация („куклени очи“).
Тези прояви се увеличават, което показва развитието на тежка хипоксично-исхемична енцефалопатия, която поради кардиореспираторна недостатъчност може да бъде фатална.
 [ 30 ]
[ 30 ]
Усложнения и последствия
Развитието на мозъчна исхемия при новородени причинява увреждане на клетките ѝ, предизвикано от кислороден дефицит, и води до много сериозни, често необратими неврологични последици и усложнения, които корелират с топографията на лезиите.
Както показват проучванията, пирамидалните клетки на хипокампуса, клетките на Пуркиние в малкия мозък, ретикуларните неврони на пери-роландичната област на мозъчната кора и вентролатералната част на таламуса, клетките на базалните ганглии, нервните влакна на кортикоспиналния тракт, ядрата на средния мозък, както и невроните на неокортекса и мозъчния ствол са по-податливи на церебрална исхемия при новородени.
При доносени новородени, предимно са засегнати мозъчната кора и дълбоките ядра; при недоносени бебета се наблюдава дифузно разрушаване на клетките на бялото вещество в полукълбите, което причинява хронична инвалидност при оцелелите деца.
А при глобална исхемия на клетките на мозъчния ствол (където са концентрирани центровете за регулиране на дишането и сърдечната функция) настъпва тяхната пълна смърт и почти неизбежна смърт.
Негативните последици и усложнения от перинаталната и неонаталната церебрална исхемия от 2-3 степен при малки деца се проявяват с епилепсия, едностранна загуба на зрение, забавено психомоторно развитие, двигателни и когнитивни нарушения, включително церебрална парализа. В много случаи тежестта им може да бъде напълно оценена до тригодишна възраст.
 [ 31 ]
[ 31 ]
Диагностика на церебрална исхемия при новородени.
Първоначалната диагностика на церебралната исхемия при новородени се извършва веднага след раждането по време на стандартен преглед на детето и определяне на т.нар. неврологичен статус (по скалата на Апгар) – чрез проверка на степента на рефлекторна възбудимост и наличието на определени вродени рефлекси (някои от които бяха споменати при описание на симптомите на тази патология). Задължително се регистрират показателите за сърдечна честота и кръвно налягане.
Инструменталната диагностика, особено невровизуализацията, позволява идентифициране на области на мозъчна исхемия. За тази цел се използват следните методи:
- компютърна томография на мозъчни съдове (КТ ангиография);
- магнитно-резонансна томография (ЯМР) на мозъка;
- краниоцеребрално ултразвуково изследване (ултразвук);
- електроенцефалография (ЕЕГ);
- ехокардиография (ЕКГ).
Лабораторните изследвания включват пълна кръвна картина, както и кръвни изследвания за нива на електролити, протромбиново време и нива на фибриноген, хематокрит, нива на газове в артериалната кръв и pH тест на кръв от пъпна връв или венозна кръв (за откриване на ацидоза). Урината също се изследва за нейния химичен състав и осмолалност.
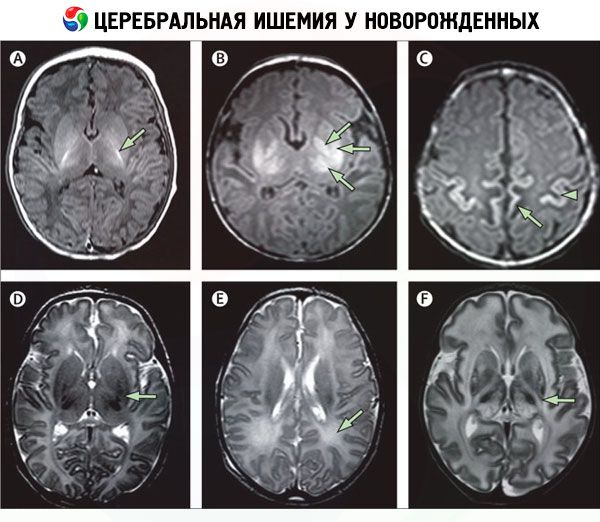
Диференциална диагноза
За да се изключи наличието на перинатален менингоенцефалит, мозъчен тумор, тирозинемия, хомоцистинурия, вроден синдром на Целвегер, нарушение на пируватния метаболизъм, както и генетично обусловени митохондриални невропатии, метилмалонова или пропионова ацидемия при кърмачето, се провежда диференциална диагностика.
Към кого да се свържете?
Лечение на церебрална исхемия при новородени.
В много случаи, в ранните етапи, лечението на церебрална исхемия при новородени изисква кардиопулмонална ресусцитация при новородени с изкуствена вентилация на белите дробове и всички мерки за възстановяване на хемодинамиката на съдовата система на мозъка, поддържане на хемостазата и предотвратяване на хипертермия, хипо- и хипергликемия.
Контролираната хипотермия значително намалява степента на умерено и тежко исхемично увреждане на мозъчните клетки при кърмачета: охлаждане на тялото до +33-33,5ºC за 72 часа, последвано от постепенно повишаване на температурата до физиологична норма. Това лечение не се използва при недоносени бебета, родени преди 35-та гестационна седмица.
Лекарствената терапия е симптоматична, например, при тонично-клонични припадъци, най-често използваните антиконвулсивни лекарства са Дифенин (Фенитоин), Триметин (Триметадион) - два пъти дневно, 0,05 g (със систематично наблюдение на състава на кръвта).
За намаляване на мускулния хипертонус след три месеца може да се приложи мускулен релаксант Толперизон (Мидокалм) - 5-10 мг на килограм телесно тегло (до три пъти дневно). Лекарството може да причини странични ефекти под формата на гадене и повръщане, кожни обриви и сърбеж, мускулна слабост, задушаване и анафилактичен шок.
Подобряването на мозъчната перфузия се улеснява чрез интравенозно капково приложение на винпоцетин (дозировката се изчислява въз основа на телесното тегло).
За активиране на мозъчните функции е обичайно да се използват невропротективни лекарства и ноотропици: Пирацетам (Ноотропил, Нооцефал, Пироксил, Динацел) - 30-50 мг на ден. Сироп Цераксон се предписва по 0,5 мл два пъти дневно. Трябва да се има предвид, че това лекарство е противопоказано при мускулна хипертоничност, а страничните му ефекти включват алергична уртикария, понижено кръвно налягане и нарушения на сърдечния ритъм.
Когато функциите на централната нервна система са потиснати, се използва Глутан (глутаминова киселина, Ацидулин) - три пъти дневно по 0,1 г (с проследяване на кръвния състав). А ноотропните лекарства на хопантенова киселина (сироп Пантогам) подобряват оксигенацията на мозъчната тъкан и проявяват невропротективни свойства.
Витамини B6 (пиридоксин хидрохлорид) и B12 (цианокобаламин) се прилагат парентерално с глюкозен разтвор.
Физиотерапевтично лечение
При лека мозъчна исхемия при новородено дете е задължително физиотерапевтично лечение, по-специално терапевтичен масаж, който помага за намаляване на мускулния хипертонус. При наличие на епилептичен синдром обаче масажът не се използва.
Подобрете състоянието на новородени с церебрална исхемия с водни процедури под формата на вана с отвара от цветове на лайка, мента или лимонова мента. Билколечение - вижте Успокоителни за деца
Предотвратяване
Невролозите смятат, че превенцията на синдрома на неонатална хипоксично-исхемична енцефалопатия при новородени е проблематична. Тук можем да говорим само за правилно акушерско подпомагане на бременността и навременно откриване на рискови фактори: сърдечно-съдови патологии при бъдещата майка, ендокринни нарушения, проблеми със съсирването на кръвта и др. Възможно е да се предотвратят последиците от анемия, високо или ниско кръвно налягане или инфекциозни и възпалителни заболявания с навременно лечение. Много проблеми обаче днес не могат да бъдат решени с наличните средства.
Прогноза
За съжаление, благоприятна прогноза относно последствията, до които води церебралната исхемия при новородени, се наблюдава само в леката ѝ степен.
Неонаталните енцефалопатии са причина за висока смъртност и дългосрочни неврологични патологии при кърмачетата по целия свят.

