
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Еритема нодозум
Медицински експерт на статията
Последно прегледани: 05.07.2025
Еритема нодозум (синоним: еритема нодозум) е синдром, основан на алергично или грануломатозно възпаление на подкожната тъкан. Заболяването принадлежи към групата на васкулитите. Еритема нодозум е полиетиологична форма на дълбок васкулит.
Еритема нодозум е самостоятелна форма на паникулит, която се характеризира с образуването на червени или лилави палпируеми подкожни възли по пищялите, а понякога и в други области. Често се развива при наличие на системно заболяване, особено при стрептококови инфекции, саркоидоза и туберкулоза.
Какво причинява еритема нодозум?
Еритема нодозум най-често се развива при жени на 20-30 години, но може да се появи на всяка възраст. Етиологията е неизвестна, но се предполага връзка с други заболявания: стрептококова инфекция (особено при деца), саркоидоза и туберкулоза. Други възможни причинители са бактериални инфекции (йерсиния, салмонела, микоплазма, хламидия, проказа, лимфогранулома венереум), гъбични инфекции (кокцидиоидомикоза, бластомикоза, хистоплазмоза) и вирусни инфекции (болест на Епщайн-Бар, хепатит B); употреба на наркотици (сулфонамиди, йодиди, бромиди, орални контрацептиви); възпалителни заболявания на червата; злокачествени заболявания, бременност. 1/3 от случаите са идиопатични.
Причината за еритема нодозум е първична туберкулоза, проказа, йерсиниоза, венерически лимфогранулом и други инфекции. Описана е поява на заболяването след прием на лекарства, съдържащи сулфаниламидна група, контрацептиви. При половината от пациентите причината за заболяването не може да бъде установена. Патогенезата на заболяването се характеризира с хиперергична реакция на организма към инфекциозни агенти и лекарства. Развива се при много остри и хронични, предимно инфекциозни, заболявания (тонзилит, вирусни, йерсиниозни инфекции, туберкулоза, проказа, ревматизъм, саркоидоза и др.), лекарствена непоносимост (йод, бром, сулфонамиди), някои системни лимфопролиферативни заболявания (левкемия, лимфогрануломатоза и др.), злокачествени новообразувания на вътрешните органи (хипернефроиден рак).
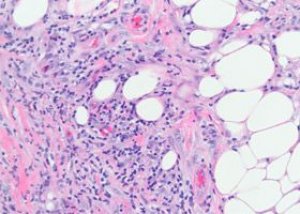
Патоморфология на еритема нодозум
Засегнати са предимно съдовете на подкожната тъкан - малки артерии, артериоли, венули и капиляри. В дермата промените са по-слабо изразени, проявяват се само с малки периваскуларни инфилтрати. При пресни лезии между лобулите на мастните клетки се появяват струпвания от лимфоцити и различен брой неутрофилни гранулоспазми. На места могат да се видят по-масивни инфилтрати с лимфохистиоцитен характер с примес на еозинофилни гранулоцити. Отбелязват се капиларит, деструктивно-пролиферативни артериолити и венулит. В по-големите съдове, наред с дистрофичните промени в ендотела, се установява инфилтрация от възпалителни елементи, във връзка с което някои автори смятат, че в основата на кожната лезия при това заболяване стои васкулит с първични промени в съдовете. При старите елементи обикновено липсват неутрофилни гранулоцити, преобладават гранулационни промени с наличие на чужди клетки. Характерно за това заболяване е наличието на малки хистиоцитни нодули, разположени радиално около централната фисура. Понякога тези нодули са проникнати от неутрофилни гранулоцити.
Хистогенезата на еритема нодозум е слабо проучена. Въпреки безспорната връзка на заболяването с голямо разнообразие от инфекциозни, възпалителни и неопластични процеси, в много случаи не е възможно да се идентифицира етиологичният фактор. При някои пациенти в кръвта се откриват циркулиращи имунни комплекси, повишени нива на IgG, IgM и компонента на комплемента C3.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
Хистопатология
Хистологично, субстратът на еритема нодозум е периваскуларен инфилтрат, състоящ се от лимфоцити, неутрофили, голям брой хистиоцити, ендотелна пролиферация на подкожни вени, капилярни артериоли, оток на дермата поради повишена пропускливост на съдовата мембрана и остър нодуларен дермохиподермит.
Симптоми на еритема нодозум
Еритема нодозум се характеризира с образуването на еритематозни меки плаки и възли, което е съпроводено с треска, общо неразположение и артралгия.
Обривите от тип еритема нодозум са една от основните прояви на синдрома на Sweet (остра фебрилна неутрофилна дерматоза), който се характеризира също с висока температура, неутрофилна левкоцитоза, артралгия, наличие на други полиморфни обриви (везикулопустулозен, булозен, еритема мултиформе ексудативен тип, еритематозен, плаков, улцерозен), разположени предимно по лицето, шията, крайниците, в развитието на които имунокомплексният васкулит има значение. Прави се разлика между остър и хроничен еритема нодозум. Острият еритема нодозум обикновено се проявява на фона на треска, неразположение, проявява се с бързо развиващи се, често множествени, сравнително големи дермохиподермални възли с овални очертания, полусферична форма, леко повдигнати над околната кожа, болезнени при палпация. Границите им са неясни. Преобладаващата локализация е предната повърхност на пищялите, коленните и глезенните стави, обривът може да бъде и широко разпространен. Кожата над възлите първоначално е ярко розова, след което цветът става синкав. Характерна е промяна в цвета в продължение на няколко дни, подобно на „цъфтяща“ синина - от яркочервено до жълто-зелено. Резорбцията на възлите настъпва в рамките на 2-3 седмици, по-рядко по-късно; възможни са рецидиви.
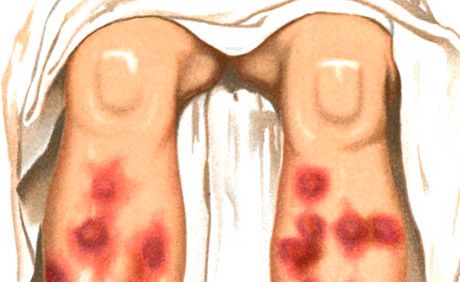
Острият процес се характеризира с нодуларни, плътни, болезнени при палпация огнища с полусферична или сплескана форма. Обривът често се появява на вълни, локализиран симетрично по екстензорните повърхности на пищялите, по-рядко по бедрата, седалището, предмишниците. Няколко дни след появата, огнищата започват да регресират с характерна промяна от розово-ливидно-червен до ливидно-кафяв и зеленикаво-жълт според типа на "цъфтяща синина". Еволюцията на елемента е 1-2 седмици. Възлите не се сливат помежду си и не се улцерират. Обрив с обриви обикновено се отбелязва през пролетта и есента. Те са съпроводени с общи явления: треска, втрисане, болки в ставите. Нодуларният еритем може да придобие хроничен миграционен характер (нодуларен миграционен еритем на Бефверстед).
Диагностика на еритема нодозум
Диагнозата еритема нодозум се поставя клинично, но трябва да се извършат и други изследвания за определяне на причинителите, като биопсия, кожно изследване (пречистен протеинов дериват), пълна кръвна картина, рентгенография на гръдния кош, секрет от гърлото. Скоростта на утаяване на еритроцитите обикновено е повишена.
Заболяването трябва да се диференцира от индурирана еритема на Базен, нодуларен васкулит на Монтгомъри-О'Лиъри-Баркър, субакутен мигриращ тромбофлебит при сифилис, първична коликвативна туберкулоза на кожата, подкожен саркоид на Дарие Руси и кожни неоплазми.
Какво трябва да проучим?
Как да проучим?
Какви тестове са необходими?
Към кого да се свържете?
Лечение на еритема нодозум
Еритема нодозум почти винаги отшумява спонтанно. Лечението включва почивка на легло, повдигане на крайника, хладни компреси и нестероидни противовъзпалителни средства. Калиев йодид 300-500 mg перорално 3 пъти дневно се използва за намаляване на възпалението. Системните глюкокортикоиди са ефективни, но трябва да се използват като последна мярка, тъй като могат да влошат основното заболяване. Ако основното заболяване бъде идентифицирано, трябва да се започне лечение.
Предписват се антибиотици (еритромицин, доксициклин, пеницилин, цепорин, кефзол); десенсибилизиращи средства; салицилати (аспирин, аскофен); витамини C, B, PP, аскорутин, рутин, флугалин, синкумар, делагил, плаквенил; ангиопротектори - компламин, ескусан, дипрофен, трентал; антикоагуланти (хепарин); нестероидни противовъзпалителни средства (индометацин 0,05 g 3 пъти дневно, волтарен 0,05 g 3 пъти дневно, мединтол 0,075 g 3 пъти дневно - по избор); ксантинол никотинат 0,15 g 3 пъти дневно (теоникол 0,3 g 2 пъти дневно); преднизолон 15-30 mg дневно (в случаи на недостатъчна ефективност на терапията, с прогресия на процеса). Провежда се саниране на огнищата на инфекцията. Локално се предписват суха топлина, UHF, UV лъчение, компреси с 10% разтвор на ихтиол.

