
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Остър следоперативен ендофталмит
Медицински експерт на статията
Последно прегледани: 04.07.2025
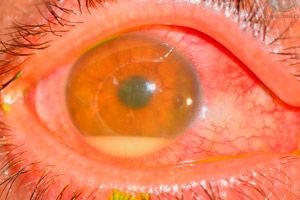
Причини следоперативен ендофталмит
Причинителите най-често са коагулазо-отрицателни стафилококи (напр. Staph. epidemidis), грам-положителни (напр. Staph. aureus) и грам-отрицателни (напр. Pseudomonas sp., Proteus sp.) микроорганизми.
Източникът на инфекцията е труден за идентифициране. Най-честият виновник се счита за собствената бактериална флора на клепачите, конюнктивата и слъзните канали на пациента. Други потенциални източници на инфекция включват замърсени разтвори, инструменти, околната среда, включително персоналът на операционната зала.
Симптоми следоперативен ендофталмит
Тежестта на ендофталмита зависи от вирулентността на патогена.
- Изключително тежката форма се характеризира с болка, значително зрително увреждане, оток на клепачите, хемоза, конюнктивална инжекция, хиоидна секреция, корнеални инфилтрати и голям хипопион.
- Умерената тежест се характеризира със загуба на фибринозен ексудат в предната камера, по-малък хипопион, витреит, липса на фундусен рефлекс и невъзможност за офталмоскопия дори при непряка светлина.
- Леката форма може да бъде съпроводена само с незначителна болка, отсъствие или лек хипопион и запазване на известен фундусен рефлекс с възможност за частична офталмоскопия с индиректен офталмоскоп.
Определянето на времевия интервал от операцията до развитието на симптомите на ендофталмит може да бъде полезно за предполагане на причинителя. Например, Staph. aureus и грам-положителни бактерии обикновено се появяват 2-4 дни след операцията с тежък ендофталмит. Staph. epidermidis и коагулазо-отрицателните коки обикновено се появяват 5-7 дни след операцията с по-леки симптоми.
Диагностика следоперативен ендофталмит
- Откриването на патогена във вътреочната течност или стъкловидното тяло потвърждава диагнозата. Отрицателната реакция обаче не изключва наличието на инфекция. Вземането на проби в операционната зала се състои от следното:
- 0,1 ml проба от вътреочна течност се взема чрез аспирация с игла на туберкулинова спринцовка от съществуващия втори разрез;
- Пробата от стъкловидното тяло се взема най-добре с мини-витректор през pars plana на 3,5 mm от лимбса. Ако мини-витректор не е наличен, алтернатива е частична склеротомия на 3,5 mm от лимбса с аспирация на течното стъкловидно тяло от средната стъкловидна кухина с помощта на игла на туберкулинова спринцовка. Стъкловидно тяло в обем от 0,1-0,3 ml се добавя към кръвен агар, течен тиоглюколат и агар Сабуранд. Ако няма готови среди, добра алтернатива е поставянето на пробата в специални готови плаки за кръвни проби. Няколко капки се поставят и върху стъкло с оцветяване по Грам или Гимза.
- Витректомията е показана само в случай на остър инфекциозен процес и намалено зрение към светловъзприятие. При по-висока зрителна острота (от движения на ръцете и нагоре), витректомията не е необходима.
- Предпочитаните антибиотици са амикацин и цефтазидин, които са чувствителни към повечето грам-положителни и грам-отрицателни бактерии, и ванкомицин, който е чувствителен към коагулазо-отрицателни и коагулазо-позитивни коки. Амикацинът е синергичен с ванкомицин, но е потенциално по-ретинотоксичен от цефтазидин и не е синергичен с ванкомицин.
- Интравитреалното приложение на антибиотик започва веднага след идентифициране на вида на патогена и намаляване на плътността на очната ябълка. Амикацин (0,4 mg в 0,1 ml) или цефтазидин (2,0 mg в 0,1 ml) и ванкомицин (1 mg в 1,0 ml) се инжектират бавно в средновитреалната кухина с помощта на игла. Скосът на иглата трябва да бъде насочен напред, за да се осигури минимален контакт на лекарството с макулата. След първото инжектиране спринцовката трябва да се откачи и иглата да се остави в кухината за прилагане на втората инжекция. Ако вероятността от образуване на утайка е висока, трябва да се използват две различни игли с различни антибиотици. След изваждане на иглата се прилага парабулбарна инжекция с антибиотика;
- Парабулбарните инжекции с ванкомицин 25 mg и цефтазидин 100 mg или гентамицин 20 mg и цефуроксим 125 mg позволяват постигане на терапевтични концентрации. Предписват се ежедневно в продължение на 5-7 дни, в зависимост от състоянието;
- локалната терапия се използва пестеливо, освен в случаите, придружени от инфекциозен кератит;
- Системната терапия е под въпрос. Групата за изследване на ендофталмитната витректомия показа, че общото приложение на цефтазидин и амикацин е неефективно. Тези антибиотици, бидейки водоразтворими, имат слаба активност срещу грам-положителни бактерии и ниска пропускливост за органа на зрението. Вероятно други антибиотици, като липидоразтворими хинолони (напр. ципрофлоксацин, офлоксацин) и имепенем, които имат по-добра пропускливост и широк антимикробен спектър, са по-ефективни. Отговорът на този въпрос предстои да бъде получен в хода на бъдещи проучвания.
- Стероидната терапия се прилага след антибиотици, за да се намали възпалението. Стероидите са по-малко опасни само ако бактериите са чувствителни към антибиотика.
- парабулбарно бетаметазон 4 mg или дексаметазон 4 mg (1 ml) дневно в продължение на 5-7 дни в зависимост от състоянието;
- перорално преднизолон 20 mg 4 пъти дневно в продължение на 10-14 дни при тежки случаи;
- локално дексаметазон 0,1%, първоначално на всеки 30 минути, след това по-рядко.
- По-нататъшната терапия и нейният обхват се определят в зависимост от изолираната бактериална култура и клиничната картина.
- Признаците за подобрение включват отслабване на клетъчната реакция и намаляване на хипопиона и фибринозния ексудат в предната камера. В тази ситуация лечението не се променя, независимо от резултатите от теста.
- Ако се изолират резистентни бактериални култури и клиничната картина се влоши, антибиотичната терапия трябва да се промени.
- Резултатите от лечението са слаби въпреки енергичната и правилна терапия (в 55% от случаите постигнатата зрителна острота е 6/60 или по-ниска).
В някои случаи намаленото зрение може да е свързано с ретинотоксичност на антибиотици, особено аминогликозиди. FAG показва хипофлуоресценция поради исхемия.
Какво трябва да проучим?
Диференциална диагноза
- Остатъчният материал от лещата в предната камера или стъкловидното тяло може да причини остър преден увеит.
- Може да възникне токсична реакция към иригационната течност или чужди материали, използвани по време на операцията. По-рядко се развива изразен фибринозен филм върху предната повърхност на вътреочната леща. В този случай високи дози стероиди (локално или парабулбарно) в комбинация с циклопластика са ефективни, но могат да се развият синехии с вътреочната леща.
- Сложната или продължителна хирургична интервенция води до оток на роговицата и увеит, които се откриват веднага в следоперативния период.
Към кого да се свържете?
Предотвратяване
Оптималната превенция все още не е определена. Следните мерки обаче могат да бъдат полезни.
- Предоперативно лечение на съществуващи инфекции като стафилококов блефарит, конюнктивит, дакриоцистит, а при лица с протези - саниране на контралатералната кухина.
- Инстилация на повидон-йод преди операция:
- Търговски достъпен 10% разтвор на бетадин, използван за подготовка на кожата, се разрежда с физиологичен разтвор, за да се получи 5% концентрация;
- Две капки от разредения разтвор се инжектират в конюнктивалния сак няколко минути преди операцията, а нежни манипулации спомагат за разпределението на разтвора по повърхността на окото. Този разтвор може да се използва за третиране на клепачите преди поставяне на спекулум за клепачи;
- Преди операцията очната ябълка се промива с физиологичен разтвор.
- Внимателно поставяне на спекулума на клепача, което включва изолиране на миглите и краищата на клепача.
- Профилактично приложение на антибиотици
- Постоперативното приложение на антибиотици в субтеноновото пространство се използва широко, но доказателствата за ефективността на метода са недостатъчни;
- Интраоперативното напояване на предната камера с добавяне на антибиотици (ванкомицин) към инфузионния разтвор може да бъде ефективна мярка, но същевременно да допринесе за появата на резистентни щамове на бактерии.


 [
[