
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Перикарден излив: норма, метод на определяне
Медицински експерт на статията
Последно прегледани: 04.07.2025
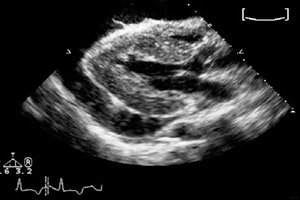
Ако обемът на течността в перикардното пространство има тенденция към патологично увеличение, тогава говорим за перикарден излив. По време на изследването се открива потъмняла ехо-негативна кухина - предимно чрез субкостален достъп. Перикардният излив може да бъде причинен от различни фактори, а лечението е насочено предимно към елиминиране на основните причини за патологията.
Епидемиология
Перикарден излив се открива при 6-7% от възрастните пациенти. Това е сравнително среден показател, който зависи от възрастовата категория на пациентите:
- по-малко от 1% от случаите с излив се диагностицират при хора на възраст 20-30 години;
- Около 15% от случаите с излив се откриват при пациенти над 80-годишна възраст.
След сърдечна операция (корекция на клапната система, аортокоронарно байпас), перикарден излив се наблюдава при 77% от оперираните пациенти. В 76% от тези случаи не е необходимо допълнително лечение.
Причини перикарден излив
С подобряването на диагностичните методи, перикардният излив се открива много по-често от преди. Най-честите причини са възпалителни процеси в перикарда, туморни образувания и ятрогения.
При липса на възпаление в перикарда, механизмът на развитие на излив в много случаи остава неясен.
Някои рискови фактори играят значителна роля в появата на излив:
- възпалителни процеси в сърдечната тъкан;
- сърдечна хирургия;
- остър миокарден инфаркт;
- сърдечна недостатъчност;
- хронична бъбречна недостатъчност;
- ятрогенен фактор;
- метаболитни заболявания;
- автоимунни процеси;
- наранявания на гръдния кош;
- хилоперикард (натрупване на лимфна течност в перикардната кухина);
- период на раждане на дете.
Съществува и понятието „идиопатичен“ излив – за този вид патология се говори, когато причината за заболяването не може да бъде установена.
Патогенеза
Перикардният излив е натрупването на различни количества течност около сърцето.
Перикардът е двуслойна торбичка, която обгражда сърцето. Всеки здрав човек има малко количество течност в перикардната кухина и това се счита за нормално.
При различни заболявания или наранявания, засягащи перикарда, течността в кухината става значително по-голяма. В този случай наличието на възпалителен процес изобщо не е необходимо. Често изливът се превръща в натрупване на кърваво течение след операция или травматично нараняване.
Ако обемът на излива стане твърде голям, надвишавайки максимално допустимото перикардно ниво, тогава в кухината може да се създаде допълнителен натиск върху сърдечните структури. Във всички случаи това пряко влияе върху неговата функционалност.
Ако пациентът не получи навременна медицинска помощ, перикардният излив може да доведе до редица негативни последици, включително смърт.
Симптоми перикарден излив
Перикардният излив в повечето случаи е безболезнен: болката е типична за излив, причинен от остър перикардит. При прослушване се забелязват приглушени сърдечни тонове и понякога шум от триене на перикарда. Ако изливът е обемен, е възможно компресиране на базалния сегмент на левия бял дроб, което се характеризира със слабо дишане, микромехурчасти хрипове и крепитация. Показателите за пулс и кръвно налягане обикновено не излизат извън нормалните граници, освен ако състоянието не е близко до тампонада.
Ако перикардният излив е свързан с инфаркт, пациентът може да има трескаво състояние, а шумовете от триене в перикарда са ясно чути. Течност се натрупва и в плеврата и коремната кухина. Такива проблеми обикновено се откриват от 10-ия ден и до 2 месеца след инфаркта.
Първите признаци не винаги са забележими и зависят от това колко бързо се натрупва изливът в перикарда, колко е компресирано сърцето и др. Най-често пациентите се оплакват от чувство на тежест и болка зад гръдната кост. Ако близките органи са компресирани, се наблюдават затруднения с дишането и преглъщането, появяват се кашлица и дрезгавост. Много пациенти изпитват подуване на лицето и шията, подуване на венозните съдове на шията (по време на вдишване) и се засилват признаците на недостатъчна сърдечна дейност.
Общите симптоми могат да бъдат свързани с развитието на ексудативен възпалителен процес:
- инфекцията е съпроводена с втрисане, признаци на интоксикация, треска;
- Туберкулозата се характеризира с повишено изпотяване, загуба на апетит, загуба на тегло и уголемен черен дроб.
Ако перикардният излив е свързан с туморни процеси, тогава типични са болка в гърдите, нарушения на предсърдния ритъм и нарастваща тампонада.
При голямо количество излив, пациентите често предпочитат да заемат седнало положение, като най-оптимално за тяхното благополучие.
 [ 16 ]
[ 16 ]
Форми
Перикардният излив може да бъде различен – на първо място, съставът на течността в излива се различава. Така той може да бъде серозен, фиброзно-серозен, гноен, кървав (хеморагичен), гнилобен, холестеролен. Серозният излив е типичен за началния стадий на възпаление: такава течност съдържа протеин и вода. Във фиброзно-серозния излив допълнително присъстват фибринови нишки. Кървавият излив се появява при съдово увреждане: той съдържа много еритроцити. Гнойният ексудат съдържа левкоцити и частици от мъртва тъкан, а гнилобен ексудат съдържа анаеробна флора.
Клиничните характеристики също влияят върху развитието на определен вид перикарден излив: по този начин патологията може или не може да бъде придружена от сърдечна тампонада.
Усложнения и последствия
Перикардната кухина може да побере само определен обем течност. Ако перикардният излив надвиши допустимите граници, възникват различни нарушения.
Вътрешната обвивка на перикарда е образувана от тънък слой клетки, съседни на сърцето. Външният слой е по-дебел и по-еластичен, така че когато се натрупа излишен излив, перикардните тъкани се притискат навътре, оказвайки натиск върху сърцето.
Колкото по-силно е налягането, упражнявано от течността, толкова по-трудно е сърцето да функционира правилно. Камерните структури са недостатъчно запълнени или дори частично увредени. Такива процеси водят до т.нар. сърдечна тампонада: функцията на органа е нарушена, системната хемодинамика е разстроена. При бързо влошаване на патологията се нарушава сърдечният ритъм, може да се развие инфаркт, кардиогенен шок и дори фатален изход.
Късните последици включват развитието на фибринозен перикардит и загуба на проводимост на импулсите между камерите и предсърдията.
Диагностика перикарден излив
Предварителна диагноза перикарден излив може да се постави въз основа на характерната клинична картина. Но най-често лекарите се замислят за евентуалната поява на излив само при изследване на резултатите от рентгенова снимка, където ясно се вижда увеличение на сърдечния контур.
ЕКГ показва намаляване на волтажа на QRS комплекса, като синусовият ритъм се запазва при абсолютното мнозинство от пациентите. Ако говорим за значително количество излив, тогава на ЕКГ това се показва като електрически алтернации (увеличаване и намаляване на амплитудата на P, T вълните или QRS комплекса, в зависимост от момента на сърдечното свиване).
Ехокардиографията е особено чувствителен метод, който често се използва при съмнение за перикарден излив. Диагнозата се потвърждава чрез визуализиране на персистиращо ехо-негативно пространство в предния или дисталния сегмент на перикардната бурса. Като правило, изливът се характеризира с циркулация, но течността може да бъде разположена и регионално. В последния случай, 2D ехокардиографията се използва успешно за диагностика. Ако няма камерен колапс, може да се изключи сърдечната тампонада.
Допълнителната инструментална диагностика може да включва методи като компютърна томография и магнитен резонанс. Тези процедури позволяват точна оценка на пространствената локализация и обема на перикардния излив. Използването им обаче е оправдано само ако ехокардиографията не е възможна или ако има локален излив.
Лабораторните изследвания се извършват за оценка на общото състояние на организма:
- оценяват се параметрите на кръвосъсирването и нивата на холестерола;
- определя се наличието на възпалителен процес в тялото;
- Функционалният капацитет на бъбреците и черния дроб се следи.
 [ 31 ]
[ 31 ]
Диференциална диагноза
Ехокардиографските данни при перикарден излив трябва да се диференцират от левостранен плеврит и повишена пролиферация на епикардна мастна тъкан.
Когато се натрупа излив, предсърдията страдат, което води до разделяне на сърцето и аортата: подобни промени не са типични за плеврален излив. В много случаи обаче има трудности при диференцирането на изброените патологии. Освен това, плевралният и перикардният излив често присъстват едновременно. Десностранният плеврален излив може да се види при субкостален подход: патологията има вид на ехо-негативно пространство, разположено близо до черния дроб.
Епикардният мастен слой на ехокардиограмата се отличава със зърнеста или финозърнеста структура. Локализира се около свободния ръб на дясната камера. Това състояние се среща по-често при пациенти в напреднала възраст или при хора с проблеми с наднормено тегло или диабет.
Лечение перикарден излив
Мерките за лечение включват въздействие върху основното заболяване - ако то е установено. След това те действат директно върху наличието на перикарден излив.
В случай на незначителен излив – ако пациентът не представя оплаквания, лечението може да не се прилага. Препоръчва се повторен ехокардиограмен контрол след три месеца и шест месеца, за да се оцени динамиката.
Динамично клинично наблюдение е необходимо както при умерен, така и при тежък излив, наред с консервативно лечение.
Използва се лечение с нестероидни противовъзпалителни средства. Сред тези лекарства най-често се предпочита диклофенак натрий, както и нимезулид и Мовалис. Приемът на ацетилсалицилова киселина помага за премахване на болката, а колхицин може да предотврати повторната поява на излив.
При силна болка и треска, в някои случаи е уместно да се използват глюкокортикоиди - например, Преднизолон, в кратък курс с абсолютно спиране след 7-14 дни. Глюкокортикоидите се използват главно при автоимунни или постоперативни причини за излив.
За предотвратяване на кървене, антикоагулантите често се избягват. Те не се предписват, ако пациентът развие остър възпалителен процес в перикарда.
Перикарден излив: лекарства
- Диклофенак натрий - 75 mg се прилага като интрамускулна инжекция, всеки ден в продължение на 10-12 дни. Можете да използвате таблетното лекарство - 100 mg/ден, в продължение на 1-1,5 месеца.
- Нимесулид - приема се перорално по 100 mg на ден. Продължителността на лечението се определя от лекаря.
- Мовалис – приемайте 7,5 мг дневно в продължение на две седмици или един месец.
- Celebrex – приемайте по 200 mg сутрин и вечер в продължение на две седмици (възможно е продължаване на употребата до един месец).
- Преднизолон - приема се 40-60 мг дневно, в минимален кратък курс.
По време на лечението е необходимо да се вземе предвид високата вероятност от развитие на странични ефекти от лекарствата. Така че, нестероидните противовъзпалителни средства могат да провокират сънливост, главоболие, световъртеж. Често се наблюдават проблеми с храносмилателната система: гадене, коремна болка, киселини, лигавични ерозии. Кръвната картина може да се промени: откриват се анемия, тромбоцитопения, левкопения, агренулоцитоза.
Употребата на преднизолон е съпроводена със странични ефекти, главно при продължително лечение. Поради това не се препоръчва провеждането на дълъг терапевтичен курс, както и рязкото спиране на лекарството.
Витамини
Списъкът с хранителни вещества, които са много важни за здравето на сърцето, е доста обширен. Ако обаче има проблем като перикарден излив, тогава определено трябва да се опитате да включите в диетата си поне повечето от витамините, изброени по-долу:
- Аскорбинова киселина – подобрява протичането на основния метаболизъм, укрепва сърдечния мускул и кръвоносните съдове, предотвратява хиперхолестеролемията.
- Витамин А – предотвратява развитието на атеросклероза, укрепва кръвоносните съдове.
- Витамин Е – инхибира окисляването на мазнините, предпазва сърдечната тъкан от увреждане.
- Витамин P – помага за укрепване на артериалните стени и предотвратява кървенето.
- Витамин F (мастни киселини: линоленова, линолова и арахидонова) – укрепва сърдечната тъкан, нормализира нивата на холестерола в кръвта, предотвратява повишеното образуване на тромби.
- Коензим Q10 е витаминоподобен компонент, синтезиран в черния дроб, който може да предотврати увреждането на сърдечната тъкан, да предотврати преждевременното стареене на тялото и да има благоприятен ефект върху сърдечния ритъм.
- Витамин B1 – необходим за висококачественото предаване на нервните импулси и подобрената контрактилност на миокарда.
- Витамин B6 – насърчава отстраняването на излишния холестерол от организма.
Физиотерапевтично лечение
Физиотерапията и лечебната терапия могат да се използват само на етапа на рехабилитация на пациента, след стабилизиране на всички жизнени показатели. Препоръчва се масаж и лека гимнастика за всички мускулни групи. Постепенно се добавят упражнения с топка, стикове и тренажори. С напредването на възстановяването се допускат силови упражнения и игри с ограничена подвижност. Препоръчва се дозирано ходене и сутрешни загрявки.
Често се препоръчват следните физиотерапевтични процедури:
- Електросън с честота 5-10 Hz, в продължение на 20-30 минути, веднъж на всеки два дни. Курсът на терапия е до 12 процедури.
- Кислородна терапия – 50-60% с продължителност на сеанса 20-30 минути, 2-3 пъти дневно.
- Бани за крака с въглероден диоксид, сулфид, радон и йодно-бром, през ден. Курсът включва 10-12 процедури.
Добър възстановителен ефект се очаква от аеротерапията и въздушните бани.
Народни средства
За да се поддържа здравето на сърцето, е много важно да се храните правилно и да не преяждате. Диетата трябва да включва морски дарове, ядки, цитрусови плодове, тиква, зеленчуци, горски плодове, сушени плодове. Препоръчва се също приемът на ленено масло, рибено масло, мед и хляб.
- Прясно изцеденият сок (листа) от подбел се счита за добро народно средство за лечение на перикарден излив. Пийте сока до шест пъти на ден, по 1-2 супени лъжици. Според експерти, един двуседмичен курс на лечение годишно е достатъчен за подобряване на здравето на сърцето.
- Пригответе смес от равни количества мед и орехи. За по-бързо лечение на перикарден излив, яжте по 60 г от тази смес дневно.
- Смесете 100 мл сок от листа от алое и 200 мл натурален мед, добавете 200 мл качествено вино Кагор. Приемайте по 1 чаена лъжичка от сместа преди всяко хранене.
Ако перикардният излив е свързан с възпалителни процеси в сърдечната тъкан, тогава тинктурата от метличина може да бъде добро средство. Вземете една супена лъжица сушени метличини (цветя), залейте със 100 мл алкохол (или висококачествена водка), настоявайте в затворен съд в продължение на две седмици. След това прецедете тинктурата и приемайте по 20 капки три пъти дневно, половин час преди хранене. Продължителността на лечението варира в зависимост от състоянието на пациента.
Билколечение
Рецептите на традиционната медицина често включват лечение с билки. Има много известни начини за премахване на перикарден излив с помощта на лечебни растения. Нека изброим най-популярните от тях.
- Пригответе смес от маточина, безсмъртниче, цветове от глог и лечебна лайка. Разбъркайте добре всички съставки, добавете 1 супена лъжица от сместа към 250 мл вряща вода. Запарете под капак за една нощ, прецедете. Приемайте по 100 мл три пъти на ден между храненията.
- Смесете звездовиден анасон, счукан корен от валериана, билка бял равнец и маточина. Залейте една супена лъжица от сместа с 250 мл вряла вода, дръжте я под капак за около половин час, прецедете. Пийте полученото количество запарка през деня 2-3 пъти.
- Вземете големи брезови „реси“, изсипете ги в буркан (1 л), като го напълните до 2/3, след което напълнете буркана догоре с водка. Затворете съда и оставете лекарството да се запари в продължение на две седмици. Не филтрирайте тинктурата. Пийте по 20 капки от лекарството всеки ден 30 минути преди закуска, обяд и вечеря.
Освен това се препоръчва ежедневно да се приготвят билкови настойки и чайове, които включват следните билки: глухарче, пъпки от трепетлика, плевел, шишарки от хмел, листа от маточина, мащерка, пролетен адонис, листа от мента.
Хомеопатия
Лечението, предписано от лекаря, може успешно да се допълни с хомеопатични лекарства. Те се избират в зависимост от причината за перикардния излив. Вземат се предвид и основните симптоми на патологията, конституционните особености на пациента, неговата възраст и наличието на съпътстващи заболявания. Най-често при перикарден излив специалистите съветват употребата на следните лекарства:
- Аконит - помага за премахване на болката в гърдите, нормализиране на сърдечния ритъм и кръвното налягане. Аконитът е особено препоръчителен при бързо развитие на сърдечна патология.
- Арниката често се използва за възстановяване на сърцето след инфаркт, тъй като тонизира миокарда, нормализира сърдечните контракции и насърчава заздравяването на уврежданията на сърдечната тъкан.
- Кактус - предписва се, ако перикардният излив е съпроводен с понижаване на налягането, слаб пулс и усещане за стягане в гърдите.
- Арсеникум албум - използва се при слаба конституция с повишена умора, хроничен перикарден излив, пареща болка в гърдите.
- Carbo vegetabilis се предписва при хронична тъканна хипоксия, нарушен перикарден кръвоток и хронична кардиопулмонална недостатъчност.
- Глоноин помага, ако перикардният излив е свързан с ангина пекторис, остра коронарна недостатъчност, хипертония.
- Кратегус - използва се за елиминиране на излив при възрастни хора, както и при сърдечен оток, миокардна хипертрофия и стабилна ангина.
Хирургично лечение
Ако се натрупа голям обем излив, той трябва да се изпомпи. Това се прави чрез хирургична перикардна пункция, с поставяне на куха игла в перикардното пространство. Тази процедура често се извършва за облекчаване на сърцето и отстраняване на излишната течност и се счита за относително безопасен метод на лечение.
Пункцията се извършва само от лекар. Специална игла с голям лумен се вкарва в определена точка точно под границата на сърцето. Ако има много излив, той не се отстранява веднага, приблизително по 150-200 мл наведнъж. Ако в излива се открие гной, в перикардната кухина могат да се инжектират антибиотични разтвори.
В тежки случаи може да се наложи торакотомия, която представлява операция за отваряне на гръдния кош и резекция на перикарда. Тази процедура не се извършва често, а смъртността след резекция е до 10%.
Предотвратяване
Основната профилактика на перикардния излив е насочена към предотвратяване на патологии, които допринасят за появата му. Особено внимание трябва да се обърне на общото укрепване на организма и подобряване на качеството на имунната защита.
Лекарите съветват:
- често се разхождайте в зелени площи, дишайте чист въздух;
- практикувайте умерена физическа активност, правете сутрешни упражнения;
- поддържайте електролитния баланс, пийте достатъчно течности;
- храните се добре, снабдявайки тялото с всички необходими хранителни вещества;
- Избягвайте тютюнопушенето (включително пасивното пушене), не злоупотребявайте с алкохол.
Дори напълно здрави хора се препоръчват от лекарите систематично да следят състоянието на сърдечно-съдовата система: да правят ЕКГ или ултразвук на сърцето веднъж на всеки 2 години.
Прогноза
Прогнозата на перикардния излив зависи от много фактори. Основното вероятно усложнение е развитието на сърдечна тампонада, както и пароксизмално предсърдно мъждене или суправентрикуларна тахикардия. Ексудативният перикардит често става хроничен и констриктивен.
Най-високата смъртност се наблюдава при сърдечна тампонада, така че е невъзможно ясно да се предвиди изходът от заболяването в такава ситуация. Експертите посочват, че качеството на подобна прогноза до голяма степен зависи от причината за патологията, от навременността на предоставената медицинска помощ. Ако не се допусне развитие на тампонада, тогава перикардният излив може да бъде елиминиран без никакви негативни последици за пациента.

