
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Чревни и тазови сраствания след операция: какви са причините и как да ги лекуваме
Медицински експерт на статията
Последно прегледани: 04.07.2025
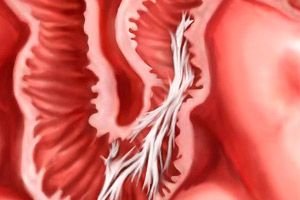
Тънките филми от съединителна тъкан между вътрешните органи са сраствания. Те се появяват най-често след операция. Нека разгледаме характеристиките на техния външен вид и лечение.
Вътрешните органи на човек са покрити отвън с тънка мембрана, която ги разделя един от друг. Малко количество течност и гладки тъкани осигуряват изместването на органите по време на движения.
Обикновено след операцията вътрешният орган е белегиран, а периодът на неговото заздравяване се нарича процес на срастване. Тоест, срастванията на съединителната тъкан (подобни на полиетиленово фолио или влакнести ленти) са физиологично явление, което отшумява само по себе си и не пречи на функционирането на тялото.
С развитието на патологичния процес, връзките се слепват, нарушавайки нормалното движение и функциониране на органите. След операцията най-често се диагностицират на следните органи:
- Апендиксът и чревните лезии водят до запушване на органи и изискват допълнително хирургично лечение.
- Образованията в таза могат значително да нарушат здравето на жената и способността ѝ да зачене дете.
- Включвания в яйчниците или тръбите - възникват поради възпаление на придатъците или инфекциозни лезии и могат да доведат до безплодие.
- Без навременна диагноза и лечение това заплашва със сериозни усложнения и силна болка.
Защо срастванията са опасни след операция?
Много често пациентите се чудят какво е опасно при срастванията след операция. Така че, ако нишките се появят в коремната кухина, например в тънките черва, това се отразява негативно на функционирането на храносмилателната система. Такива неоплазми усложняват всякакви хирургични интервенции в коремната кухина, значително увеличавайки риска от перфорация на органите и кървене.
Включванията на съединителната тъкан в перитонеума са опасни, защото могат да причинят чревна непроходимост и чревни обструкции. Неоплазмите огъват и разтягат отделни части на червата или органите, нарушавайки тяхното функциониране. В този случай животозастрашаващо състояние е пълната чревна непроходимост.
Разрастването на съединителна тъкан върху дихателните органи причинява дихателна и сърдечно-съдова недостатъчност. Поради нарушаване на локалното кръвоснабдяване са възможни тъканна некроза и развитие на перитонит. Образуванията върху тазовите органи са доста опасни. Така, срастванията на яйчника, матката или червата могат да причинят запушване на фалопиевите тръби и безплодие.
Епидемиология
Според медицинската статистика, епидемиологията на срастванията е свързана с хирургическа интервенция в 98% от случаите. Срастващата болест засяга по-често жените (след апендектомия и операции на матката и придатъците), отколкото мъжете (коремна травма).
- След операция на коремните органи, 80-85% от пациентите развиват сраствания в тънките и дебелите черва.
- Многократната лапаротомия води до образуване на сраствания при 93-96% от пациентите.
- След апендицит, чревни сраствания се появяват при 23% от оперираните след една година и при 57% след три години.
- След гинекологични патологии, в 70% от случаите, се появяват връзки по матката и яйчниците.
Образуването на колагенови влакна започва на третия ден от патологичния процес, а срастванията на съединителната тъкан се появяват от 7-ия до 21-ия ден. През това време свободните нишки се трансформират в плътна белегова тъкан, в тях се появяват кръвоносни съдове и дори нервни окончания.
Причини сраствания след операция
Съществуват редица фактори, които влияят върху растежа на съединителната тъкан във вътрешните органи. Причините за сраствания след операция до голяма степен зависят от професионализма на хирурга. Най-често патологичното състояние възниква, когато:
- Възпалителни и инфекциозни усложнения.
- Кървене в коремната кухина.
- Травма на корема и тазовите органи.
- Дългосрочна тъканна исхемия.
- Чужди предмети в раната.
- Нарушения на хирургическата техника.
Процесът на срастване може да бъде провокиран от самия пациент, поради неспазване на препоръките на лекаря за възстановяване след операция. Връвите се образуват след апендицит, извънматочна бременност или аборт, при чревна непроходимост, ендометриоза и улцерозни лезии на стомаха.
Въз основа на това можем да заключим, че следоперативните включвания се образуват по много причини. Без навременна диагноза и лечение те възпрепятстват функционирането на вътрешните органи, което води до различни усложнения.
Рискови фактори
Пролиферацията на съединителната тъкан на вътрешните органи в повечето случаи е свързана с хирургическа интервенция, но има и други рискови фактори. Патологичното състояние е възможно при:
- При натъртвания и коремни травми могат да се образуват връзки в коремната кухина. Кръвоизливи в ретроперитонеалното пространство и хематоми в мезентериума водят до лимфостаза и нарушен кръвен отток. Това от своя страна води до нарушена ексудация в коремната кухина. В резултат на това вътрешните органи остават без естествено смазване, започват да се трият един в друг и да се сливат.
- Абдоминално затлъстяване - излишната мастна тъкан в областта на оментума магнум, т.е. гънките зад висцералния лист на перитонеума и затварящата примка на червото, може да провокира сраствания на съединителната тъкан. Рехавата тъкан на оментума е особено чувствителна към образуването на нишки поради натиска на мастните отлагания в коремната област.
- Сраствания могат да възникнат по време на възпалителни процеси. Например, при хроничен холецистит, срастванията се появяват не само върху жлъчния мехур, но и върху черния дроб, стомаха, дванадесетопръстника и оментума. Най-често това се наблюдава след грип, дизентерия или болест на Боткин.
- Друг рисков фактор са вродените малформации на коремните органи. Като правило, срастванията се диагностицират в областта на илеума и цекума.
- Някои химикали насърчават образуването на връзки. Например, алкохолът, Равинолът и йодът водят до асептично възпаление на коремната кухина. Най-често тези течности попадат в перитонеума по време на операция.
В допълнение към гореспоменатите фактори, съществува огромен риск от сраствания след лапаротомия. Всяка операция на коремните органи е свързана с механична травма на перитонеума. В същото време, колкото по-грубо работи хирургът, толкова по-висок е рискът от патологични сраствания. Нарушението възниква поради нарушение на фибринолитичната система на организма.
Патогенеза
Механизмът на развитие на срастванията на вътрешните органи е свързан с клетъчни и хуморални процеси. Патогенезата на срастванията след операция се основава на нарушаване на локалния баланс между синтеза на фибрин и фибинолизата, т.е. неговото разграждане. Хирургичните интервенции водят до увреждане на мезотелния слой на тъканите и кръвоносните съдове. В резултат на това настъпва възпалителна реакция и активиране на медиатори на възпалението и образуване на кръвни съсиреци.
Пропускливостта на кръвоносните съдове постепенно се увеличава, а увредените тъкани отделят серозно-хеморагичен ексудат (съдържа левкоцити, тромбоцити, интерлевкини, макрофаги, фибриноген, хиалуронова киселина, протеогликани). При нормални условия фибринът се лизира, но поради операцията фибринолитичната активност намалява и излишният фибриноген се трансформира във вид гел, който покрива засегнатите тъкани. Постепенно фибробластите растат и се прилепват един към друг, трансформирайки се във вътрешни белези, т.е. сраствания.
Симптоми сраствания след операция
Продължителността на образуване на сраствания на съединителната тъкан зависи пряко от засегнатия орган. Симптомите на сраствания след операция най-често се проявяват като болезнени усещания в областта на хирургическия белег.
Най-честите симптоми на следоперативен дискомфорт са:
- Гадене и повръщане.
- Нарушение на дефекацията.
- Липса на изпражнения.
- Редовен запек.
- Болезнени усещания при палпиране на хирургическия шев.
- Повишена телесна температура.
- Затруднено дишане и задух.
- Зачервяване и подуване на външния белег.
Първоначално няма болезнени симптоми, но с удебеляването на белега те стават дърпащи. Дискомфортът се увеличава при физическо натоварване и всякакви движения. Например, след операция на черния дроб, белите дробове или перикарда, болката се появява при дълбоко вдишване. Ако се образуват сраствания по тазовите органи, е възможна болка по време на полов акт. Клиничната картина зависи от локализацията на нишките и общото състояние на организма.
Първи признаци
Много често след операция пациентите се сблъскват с такъв проблем като сраствания на съединителната тъкан между съседни органи или повърхности. Първите признаци на процеса на срастване се проявяват чрез спазматични болки в областта на белега. Дискомфортът е с болезнен характер и се увеличава при физическо натоварване.
Патологичното състояние е съпроводено с пристъпи на гадене и повръщане. Възможни са подуване на корема и чест запек. Приступообразните болки отслабват и се повтарят. Поради това пациентът става раздразнителен, а промени в телесното тегло са възможни поради липса на апетит. С напредването на заболяването се появяват нарушения на сърдечно-съдовата и дихателната система.
Болка от сраствания след операция
Симптоми като болка от сраствания след операция се срещат при много пациенти. Дискомфортът е пароксизмален и режещ. В същото време приемът на спазмолитици и болкоуспокояващи не осигурява положителна динамика.
В зависимост от болката се разграничават следните форми на адхезионен процес:
- Остра форма – срастванията причиняват болка с различна интензивност, което води до рязко влошаване на благосъстоянието. Температурата се повишава, появява се задух, пулсът се ускорява. Опитите за палпиране на следоперативния белег причиняват силна болка. На този фон може да се развие чревна непроходимост и бъбречна недостатъчност.
- Хронична форма - ако връзките са се образували в таза, тогава симптомите на заболяването са подобни на предменструалния синдром. Възможно е да има проблеми с червата и пикочния мехур. Болка се появява по време на полов акт и при промяна на позицията на тялото.
- Интермитентна форма – характеризира се с изразени нарушения във функционирането на стомашно-чревния тракт. Хроничният запек се редува със стомашни разстройства. Болката се появява по-рядко, но е доста интензивна.
В допълнение към болката, има чести пристъпи на гадене и повръщане, загуба на апетит, възможна е загуба на работоспособност, мигрена и световъртеж.
Чревни сраствания след операция
Образуванията на съединителна тъкан между чревните бримки и коремните органи са чревни сраствания. Те се появяват най-често след операция. Хирургичната интервенция води до слепване на серозните мембрани на органите една към друга и до техните функционални нарушения. В този случай нишките се състоят от същата тъкан като външната стена на червата.
Помислете за основните причини за появата на сраствания на съединителната тъкан в червата:
- Хирургична интервенция - според медицинската статистика, ако е извършена първична лапаротомична интервенция на червата, включвания се образуват при 14% от пациентите. Ако това е 3-та-4-та операция, тогава запояване се наблюдава в 96% от случаите. Патологията се утежнява от инфекциозни и възпалителни процеси.
- Коремна травма (открита, затворена) – много често механичното увреждане води до вътрешно кървене. Образуват се хематоми по червата, нарушава се лимфният дренаж и метаболитните процеси в тъканите на органите. Развива се възпаление, което провокира процес на срастване.
В допълнение към гореописаните причини, разстройството може да възникне поради възпаление на придатъците при жените, вродени аномалии в развитието на органа, чужди тела в перитонеума или употреба на определени лекарства.
Допълнителни рискови фактори за сраствания след операция на червата са идентифицирани:
- Исхемия на органна тъкан.
- Поставяне на неабсорбиращи се конци.
- Следоперативни инфекции.
- Интраоперативна травма.
- Кръв в перитонеума след операция.
- Наследствена предразположеност към образуването на корди.
- Хиперактивност на съединителната тъкан.
- Намален локален имунитет.
Симптомите на патологичното състояние се разделят на няколко етапа. Първото нещо, с което се сблъсква пациентът, е чревна непроходимост. Появяват се пароксизмални болки в коремната област, които са съпроводени с гадене и обилно повръщане. Възможно е асиметрично подуване на корема. Палпацията на коремната кухина причинява силна болка. Ранната адхезивна обструкция, като правило, се образува на фона на възпалителен процес. Ако това състояние се остави без медицинска помощ, то ще доведе до интоксикационни усложнения и органна пареза.
Диагнозата на следоперативните чревни патологии се основава на характерни симптоми, визуален преглед на пациента и събиране на анамнеза. За изясняване на диагнозата се използват обикновена рентгенография на коремната кухина, електрогастроентерография, ултразвук и ЯМР, лапароскопия. По време на прегледа е необходимо да се диференцират струпванията от други видове остра чревна непроходимост или туморни образувания. Лечението е хирургично, с курс на физиотерапия за предотвратяване на пролиферацията на съединителната тъкан.
 [ 22 ]
[ 22 ]
Сраствания след коремна операция
Почти всеки пациент се сблъсква с такава патология като сраствания след коремна операция. Пролиферацията на съединителната тъкан може да доведе до адхезивно заболяване, което е съпроводено със сериозни нарушения във функционирането на вътрешните органи.
Адхезивен процес с голям разрез в коремната стена, т.е. след лапаротомия, може да възникне по следните причини:
- Възпалителни реакции.
- Инфекциозни усложнения от операцията.
- Действие против съсирване.
- Повишени нива на протеини в кръвта.
- Индивидуални характеристики на организма.
Ако само един от перитонеалните слоеве е увреден по време на травма на перитонеума и този, с който вътрешните органи са в контакт, е непокътнат, тогава срастванията, като правило, не се образуват. Ако се появят сраствания, това не води до нарушена функция на органите, тъй като нишките са повърхностни и лесно се разслояват.
Ако два контактуващи листа бъдат увредени, това предизвиква серия от патологични реакции. Нарушаването на целостта на кръвоносните капиляри е свързано с определени кръвни протеини, а адхезията на органите - с фактори на коагулация и действието на глобулините.
Срастванията на съединителната тъкан са с малки размери, но могат да доведат до деформация на структурата на органите. Клиничните признаци на заболяването зависят от местоположението и размера на срастванията. Най-често пациентите се сблъскват със следните проблеми: коремна болка, влошаване на общото здравословно състояние, запек, гадене и повръщане. Болезнените усещания възникват поради нарушаване на функцията на червата и като правило са пароксизмални. За диагностициране на заболяването се събира анамнеза и пациентът се изследва. Лечението е хирургично.
Сраствания след хистеректомия
Уплътненията на съединителната тъкан, които се появяват по време на хирургични интервенции и възпалителни процеси, са сраствания. След хистеректомия те се срещат при 90% от жените. Срастванията са доста опасно усложнение, тъй като могат да доведат до функционални нарушения във вътрешните органи и дори до тежка чревна непроходимост.
Хистеректомията, т.е. отстраняване на матката, се характеризира с образуване на белези от съединителната тъкан на мястото на разрезите и белезите. Ако физиологичният процес е усложнен (инфекция, възпаление), тогава фиброзните нишки продължават да растат и да се разрастват в други вътрешни органи.
Основните причини за пролиферацията на съединителната тъкан след отстраняване на матката зависят от следните фактори:
- Продължителност на операцията.
- Обхватът на хирургическата интервенция.
- Обем на загуба на кръв.
- Ендометриоза.
- Генетична предразположеност към адхезивни заболявания.
- Вътрешно кървене и инфекция на раната в следоперативния период.
- Нарушения на имунната система.
В допълнение към горепосочените фактори, развитието на патологията до голяма степен зависи от действията на хирурга. В някои случаи нарушението възниква поради чужди предмети в коремната кухина, например, ако в раната попаднат влакна от тампон или марля, или частици талк от ръкавиците на хирурга.
Признаците за развитие на патологичен процес се проявяват чрез следните симптоми:
- Дърпаща и болезнена болка в долната част на корема. Дискомфортът е периодичен.
- Нарушения на уринирането и дефекацията.
- Диспептични разстройства.
- Рязко повишаване на температурата.
- Болезнени усещания по време на полов акт.
Ако е изминал повече от месец от хистеректомията и горепосочените симптоми не изчезнат, трябва незабавно да потърсите медицинска помощ. За да се диагностицира нарушението в следоперативния период, на пациента се предписват следните изследвания:
- Комплекс от лабораторни изследвания.
- Ултразвуково изследване на коремната кухина и тазовите органи.
- Рентгенова снимка на червата с използване на контраст.
- Лапароскопска диагностика.
Срастванията на съединителната тъкан се лекуват хирургично. Дисекцията и отстраняването на неоплазми се извършват с помощта на лазерна терапия, аквадисекция и електрохирургия. В следоперативния период е показана лекарствена профилактика. На пациента се предписват широкоспектърни антибиотици и антикоагуланти. Предписва се и физиотерапия с електрофореза на ензими, които разрушават фибрина.
Ако срастванията в матката не се лекуват, това ще доведе до превръщането на фалопиевата тръба в съединителнотъканна торбичка. Органът ще загуби способността си да придвижва оплодените яйцеклетки. В този случай дори хирургичното лечение не е в състояние да възстанови функциите на фалопиевите тръби, което е една от причините за безплодие.
Сраствания след операция на апендицит
Една от най-често срещаните хирургични интервенции е апендектомията. Въпреки простотата на процедурата, пациентът е изправен пред дълъг период на възстановяване. Срастванията след операция на апендицит са доста често срещани и са едно от усложненията.
Пролиферацията на съединителната тъкан е свързана с дразнене на вътрешните органи поради механично въздействие върху тях. По мембраните, които покриват червата, постепенно се образуват плътни нишки. Те растат сред вътрешните органи, заемайки определено пространство. Патологичният процес е съпроводен с увреждане на кръвоносните съдове и води до деформация на червата поради сливането на бримките му помежду си.
Появата на връзки след лечение на апендицит е свързана със следните фактори:
- Отстраняване на апендикса по открит път, а не чрез лапароскопия.
- Продължителен възпалителен процес след операция (перитонеалните и чревните тъкани са засегнати от патогенни микроорганизми и техните токсини).
- Генетична предразположеност към повишена активност на определени ензими, които ускоряват процеса на образуване на белези.
- Развитие на патология поради медицинска грешка (например, салфетка, оставена в коремната кухина).
- Коагулация (могат да се образуват въжета при каутеризация на кръвоносни съдове) или вътрешно кървене.
Болезненото състояние се проявява като дърпащи болки в областта на следоперативния белег и по-дълбоко в корема. На този фон възникват симптоми от страна на стомашно-чревния тракт: подуване на корема, гадене и повръщане. Наблюдават се също понижаване на кръвното налягане и сърдечни проблеми, обща слабост. За диагностициране на сраствания на съединителната тъкан са показани ултразвуково изследване на коремната кухина, събиране на анамнеза, набор от лабораторни изследвания, рентгенография и диагностична лапароскопия.
Лечението зависи от диагностичните резултати. На пациента се предписва консервативна терапия, която се състои в прием на лекарства, спазване на терапевтична диета и физиотерапия. В особено тежки случаи се предписва хирургично лечение. Операцията се извършва с помощта на лазер или електрически нож. Лекарят дисектира срастванията, освобождавайки органите.
Ако апендицитните връзки останат без медицинска помощ, това може да доведе до сериозни усложнения. На първо място, това е чревна непроходимост поради компресия на органните бримки. Ако са засегнати придатъците, матката или фалопиевите тръби, може да се развие безплодие. Най-опасното усложнение е тъканната некроза. Срастванията притискат тъканта и компресират кръвоносните съдове, което води до нарушения на кръвообращението. Безкръвната област постепенно умира.
Сраствания в носа след операция
Синехиите или срастванията в носа след операция са съединителнотъканни хрущялни или костни мостове между лигавичните стени на носните синуси. В допълнение към хирургическата интервенция, неоплазмите могат да се появят и по следните причини:
- Вътрематочни нарушения на развитието и генетични патологии.
- Химични или термични изгаряния на лигавицата.
- Инфекциозни заболявания.
- Редовни кръвотечения от носа.
- Сифилис.
- Склерома.
Някои пациенти не изпитват дискомфорт от връзките, тъй като те са меки и тънки. Но най-често пациентите се сблъскват със следните проблеми:
- Затруднено дишане през носа.
- Промяна на гласа.
- Сухо гърло сутрин.
- Пълно или частично възприемане на миризми.
- Възпаление на горните дихателни пътища.
- Възпаление на параназалните синуси.
Синехиите в носната кухина се диференцират в зависимост от местоположението им и тъканта, от която са се образували. Ако израстъците се образуват във вестибюла на носа, те са предни, включванията между носните конхи и септума са медианни, а образуванията в хоаните са задни синехии. Последният вид сраствания е най-опасен, тъй като могат напълно или частично да блокират подаването на въздух от носа към фаринкса.
Разграничават се и нишки от съединителна тъкан, които имат мека текстура и са лесни за дисектация. По-плътните и костни неоплазми най-често действат като признак на вродена патология и изискват хирургично лечение. За да се диагностицират следоперативни сраствания в носа, трябва да се консултирате с отоларинголог. С помощта на риноскопия лекарят определя наличието на патология. Необходимо е също така да се премине набор от лабораторни изследвания, които ще идентифицират възпалителни процеси и други нарушения.
Лечението се извършва само хирургично, тъй като неоплазмите не се разрешават сами. За това може да се предпише класическа операция, т.е. отстраняване със скалпел, лазерно отстраняване или облъчване с радиовълни. Лекарствената терапия се използва само за спиране на инфекциозния или възпалителния процес.
Ако патологията не се лекува, тя може да доведе до различни УНГ заболявания (фарингит, отит, пневмония, бронхит). Освен това, недостатъчната вентилация на параназалните синуси е идеална среда за инфекция, която може да засегне ушите и да повлияе на качеството на слуха.
Сраствания в таза след операция
Срастванията на съединителната тъкан в тазовите органи са често срещана патология сред жените, която води до безплодие. Срастванията в таза след операция възникват поради тъканна травма и различни възпалителни усложнения. Освен това, колкото по-дълга и по-травматична е операцията, толкова по-висок е рискът от образуване на прегради.
Клиничната картина на адхезивния процес има няколко форми:
- Остър - синдромът на болката е прогресиращ. Появяват се гадене и повръщане, повишена телесна температура, учестен пулс. При опит за палпиране на корема се появяват остри болки. Възможни са също остра чревна непроходимост, обща слабост и сънливост, както и нарушения на уринирането.
- Интермитентна форма – периодична болка, налице са чревни нарушения (диария, редуваща се със запек).
- Хронична – симптомите на тази форма са скрити. Болки в долната част на корема, запек. Най-често този вид разстройство се диагностицира случайно, по време на преглед, когато има съмнение за безплодие или ендометриоза.
Диагнозата е трудна. При първоначално търсене на медицинска помощ лекарят събира медицинската история и оплакванията на пациента. Бимануалният преглед разкрива неподвижност на органите или ограничена подвижност. Извършват се също ултразвук, ЯМР, лабораторни изследвания и други изследвания.
Лечението на тазовите връзки след операция се състои от медикаментозни и хирургични методи. За отстраняване на сраствания и отделяне на органи се използват следните методи: лазерна терапия, аквадисекция, електрохирургия. Консервативната терапия се основава на елиминиране на възпалителния процес. На пациентите се предписва терапевтична диета, физиотерапевтични процедури и набор от други мерки за нормално възстановяване.
Сраствания след операция на жлъчния мехур
Образуването на нишки по време на холецистектомия се наблюдава при всеки трети пациент. Срастванията след операция на жлъчния мехур са свързани с няколко фактора, нека ги разгледаме:
- Травми и контузии на перитонеума, които нарушават оттока на кръв от тъканите, покриващи повърхността на коремната кухина.
- Асептично възпаление, причинено от навлизането на определени вещества (алкохол, йод или разтвор на риванол) в перитонеума по време на операция.
- Възпалителна инфилтрация в хирургичната област.
- Хроничният холецистит причинява белези в жлъчния мехур, което значително усложнява процеса на неговото отстраняване и възстановяване след операция.
- Атипична анатомична структура на органа, неговите съдове и жлъчни пътища.
Рискови фактори за развитие на сраствания включват напреднала възраст, наднормено телесно тегло и хронични заболявания. Болезненото състояние може да е свързано с кръв или възпалителна течност, която не се е разтворила след операцията, а се е сгъстила и е била заменена от съединителна тъкан.
Симптомите на връзките след операция на жлъчния мехур се проявяват с намаляване на налягането, остра остра болка, запек, обща слабост и повишаване на температурата. Ако патологията стане хронична, се появяват следните симптоми: чревни спазми, подуване на корема, повръщане с изпражнения, силна жажда, влошаване на общото здравословно състояние.
Лечението зависи изцяло от физическото състояние на пациента и протичането на адхезионния процес. Като лекарствена терапия са показани антикоагуланти, протеолитични ензими и фибринолитици. В тежки случаи се извършва хирургическа интервенция. Особено внимание се обръща на превенцията, която се състои от специална диета и физиотерапия.
Сраствания след операция на яйчниците
Има редица причини, поради които се образуват сраствания след операция на яйчниците. Основният фактор е дългосрочен възпалителен процес, инфекция или усложнения по време на операцията. Сред възможните причини за разстройството се разграничават следните:
- Нарушения, свързани с ерозия или каутеризация на шийката на матката.
- Множество разкъсвания, получени по време на раждане.
- Външна ендометриоза и навлизане на кръв в коремната кухина.
Рискът от следоперативни сраствания зависи пряко от индивидуалните характеристики на тялото на пациента и от спазването на медицинските препоръки след операцията. Тоест, коремна травма, различни заболявания на тазовите органи, полово предавани болести, аборт, хипотермия и дори продължителна употреба на антибиотици могат да провокират появата на включвания след операция на яйчниците.
Патологичният процес преминава през няколко етапа в своето развитие.
- Връвчиците са локализирани около яйчника, но не пречат на улавянето на яйцеклетката.
- Тъкан расте между яйчника и фалопиевата тръба, създавайки пречка за яйцеклетката.
- Фалопиевата тръба се усуква, но проходимостта ѝ не се нарушава.
Разстройството се характеризира с менструални нарушения, тягостна болка в долната част на корема и кръста, дискомфорт по време на полов акт и невъзможност за забременяване за дълъг период от време. Тъй като симптомите могат да съвпадат с признаци на други гинекологични или ендокринни патологии, трябва да се консултирате с лекар и да се подложите на щателна диагноза.
За лечение на сраствания на съединителната тъкан се използват лапароскопия, лазерна терапия, електрохирургия или аквадисекция, т.е. изрязване на неоплазми с вода. На пациента се предписва курс на антибактериална терапия за потискане на инфекцията, противовъзпалителни и фибринолитични средства, антикоагуланти и витамини.
Сраствания след операция на гръбначния стълб
Белези и сраствания след операция на гръбначния стълб се появяват при почти всички пациенти. Това води до стесняване на гръбначния канал. На мястото на лезията могат да се развият както инфекциозни, така и автоимунни процеси с нарушен поток на цереброспиналната течност. Фиброзни нишки срастват гръбначномозъчните коренчета с хернизираните междупрешленни дискове, епидуралната тъкан и мембраните на гръбначния мозък. Неоплазмите могат да бъдат леки или тежки и плътни.
Основните причини за сраствания в гръбначния стълб:
- Травматични хематоми.
- Инфекциозни усложнения.
- Епидурално приложение на определени лекарства.
- Премахване на хернии на междупрешленните дискове.
Заболяването започва с асептично възпаление. В оперативната област се появява оток, който засяга гръбначномозъчния корен и околните тъкани. Постепенно възпалителният процес преминава във фибробластичен стадий, образувайки плътни сраствания.
Рубцовото срастване фиксира нервното коренче в едно положение, упражнявайки повишен натиск върху него. Това провокира изразени болезнени усещания с различна интензивност. Хроничната болка се маскира като различни заболявания на гръбначния стълб. Например, връзките в лумбалната област са подобни по болка на лумбаго. Дискомфортът може да се разпространи по протежение на седалищния нерв, както към единия, така и към двата крака. Без лечение това състояние води до нарушаване на тъканното хранене и атрофични процеси.
Сраствания след белодробна операция
Проблем като сраствания след белодробна операция се среща при 30% от пациентите, претърпели операция. Уголемените нишки на съединителната тъкан най-често се локализират между серозните мембрани на плевралната кухина. Те могат да заемат всички части на плеврата (общо) и отделни кухини поради срастването на плевралните листове. Нишките се образуват на всяко място, където има съединителна тъкан.
В допълнение към операцията на гръдния кош, включвания могат да възникнат и по следните причини:
- Плеврит и предишна пневмония.
- Бронхит (остър, хроничен).
- Възпаление или рак на белите дробове.
- Вродени дефекти.
- Белодробен инфаркт или паразитна инвазия.
- Вътрешно кървене.
- Алергични реакции, тютюнопушене, професионални рискове.
Патологичното състояние има следните симптоми: задух, учестен пулс, дихателна недостатъчност, болка в гърдите, различни дихателни нарушения, дължащи се на нарушена естествена вентилация на белите дробове. Влошаване на общото здравословно състояние, кашлица, отделяне на храчки, повишена телесна температура, кислороден глад, интоксикация.
Връвите влияят негативно върху функционирането на дихателните органи, затрудняват работата им и ограничават подвижността. В някои случаи се наблюдава пълно свръхрастеж на кухините, което причинява остра дихателна недостатъчност и изисква спешна медицинска помощ.
За диагностициране на заболяването се извършват флуорография и рентгенова снимка на белите дробове. Лечението зависи от тежестта на заболяването. Хирургичната интервенция е показана, ако тъканните включвания са причинили белодробна недостатъчност и други животозастрашаващи състояния. В други случаи се извършва лекарствена терапия и курс на физиотерапия.
Сраствания след операция на стомаха
Коремните органи са най-податливи на поява на следоперативни връзки. Неоплазмите се локализират между чревните бримки, стомаха и други органи, причинявайки постепенно срастване на серозните мембрани.
Срастванията след операция на стомаха могат да бъдат влошени от следните фактори:
- Травми на корема (открити, затворени).
- Повишен синтез на ензими, които провокират пролиферацията на съединителната тъкан.
- Възпалителни и инфекциозни заболявания на вътрешните органи.
- Лъчетерапия за онкология.
Според медицинската статистика, 15% от пациентите развиват сраствания след хирургична интервенция. Клиничната картина на патологията е съпроводена със следните симптоми: тягостна болка, храносмилателни нарушения, чревна непроходимост, нарушения на апетита, внезапна загуба на тегло, проблеми със изпражненията. Лечението може да бъде както консервативно, така и хирургично, в зависимост от тежестта на патологията.
Усложнения и последствия
Адхезивният процес, както всяка патология, ако не се лекува, може да причини сериозни последици и усложнения. Най-често пациентите се сблъскват със следните проблеми:
- Остра чревна непроходимост.
- Дихателна недостатъчност.
- Възпалителни и инфекциозни патологии.
- Запушване на фалопиевите тръби.
- Безплодие.
- Перитонит.
- Тъканна некроза.
- Ретроверсия на матката.
- Хронична болка.
Независимо от тежестта на усложненията, адхезивният процес изисква хирургично лечение и редица превантивни мерки.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Диагностика сраствания след операция
При съмнение за постоперативен адхезионен процес, на пациента се предписва набор от различни изследвания. Диагностиката на адхезиите след операцията се състои от:
- Събиране на анамнеза и визуален преглед.
- Анализ на оплакванията на пациентите.
- Комплект лабораторни изследвания (кръв, урина).
- Инструментална диагностика (ултразвук, ЯМР, компютърна томография, рентгенография, лапароскопия).
Резултатите от цялостен медицински преглед ни позволяват да определим наличието на връзки, тяхното местоположение, дебелина и дори форма. Оценява се функционирането на вътрешните органи и се идентифицират съществуващи нарушения. Въз основа на резултатите от диагностиката се изготвя план за лечение.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Тестове
Лабораторната диагностика на адхезионния процес е необходима, за да се определи степента на неговото въздействие върху организма. Тестовете обикновено се предписват въз основа на клиничните симптоми. Най-често пациентите се оплакват от болка с различна локализация и чревни нарушения.
За да се диагностицира болезнено състояние, е необходимо да се направят следните изследвания:
- Пълната кръвна картина е стандартно изследване, което се предписва на всички пациенти, независимо от предполагаемото заболяване. Тя определя общото състояние на организма и позволява да се направят заключения за функционирането на всички негови органи и системи. В случай на срастваща болест, в кръвта могат да се наблюдават следните отклонения:
- Левкоцитоза – повишеното ниво на левкоцити показва възпалителен процес. Освен това, колкото повече лентовидни клетки, толкова по-интензивно е възпалението.
- Анемия - намаляване на броя на червените кръвни клетки се наблюдава при кървене в тялото. При следоперативните връзки това е рядко отклонение, което може да бъде свързано с повишена физическа активност и разкъсване на срастванията. Това състояние изисква лечение, тъй като ниското ниво на червените кръвни клетки намалява защитните свойства на имунната система.
- Биохимичен кръвен тест – отразява работата на вътрешните органи, особено на черния дроб и бъбреците. При патологично състояние са възможни следните нарушения:
- Повишено ниво на урея – възниква поради задържане на урина. Това се наблюдава, когато стените на пикочния мехур или уретера се деформират от нишки. Показва участието на пикочните пътища в процеса на срастване.
- Нисък хемоглобин – съдържа се в червените кръвни клетки, следователно може да показва вътрешно кървене.
- С-реактивен протеин – показва острата фаза на възпалението.
Може да се предпише и изследване на изпражненията, което се провежда при съмнение за чревна непроходимост, причинена от сраствания. При съпътстващо безплодие се посочва кръвен тест за хормони и анализ на сперма, които ще определят репродуктивните дисфункции и дали с това са свързани сраствания на съединителната тъкан.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Инструментална диагностика
Друг метод за откриване на сраствания е инструменталната диагностика. Ако след операцията се подозира наличие на сраствания, пациентът трябва да се подложи на следните изследвания:
- Ултразвук – ултразвуковото изследване на вътрешните органи визуално определя срастванията на съединителната тъкан.
- КТ – компютърната томография позволява не само да се изследва патологичният процес, но и факторите, които са го провокирали. Тя е един от най-ефективните диагностични методи.
- Рентгенова снимка с контрастно вещество - преди процедурата е необходимо да изпиете чаша бариева сол на гладно. Рентгеновите снимки ще покажат чревни нарушения и други усложнения, които причиняват болка.
- Лапароскопия – за извършване на този диагностичен метод се прави малка пункция в коремната кухина и се поставя фиброоптична тръба с камера. Устройството фиксира срастванията и позволява тяхното изрязване.
Въз основа на резултатите от инструменталната диагностика, лекарят може да предпише необходимото лечение или допълнителни прегледи.
Диференциална диагноза
По своите симптоми, адхезивният процес е подобен на много заболявания. Диференциалната диагностика ни позволява да идентифицираме сраствания на съединителната тъкан и да ги отделим от други патологии. Тъй като постоперативният болков синдром и наличието на белези не винаги показват нишки. В същото време, срастванията могат да симулират увреждане на бъбреците, пептична язва, дихателна недостатъчност, панкреатит, холецистит, лумбаго.
Нека разгледаме диференциално-диагностичните признаци на коремни сраствания и други заболявания на вътрешните органи:
- Ущемлена херния – наличие на херниална издатина, болка и напрежение в засегнатата област.
- Остър панкреатит или холецистит – силна болка в дясното подребрие или с опоясващ характер. Повишена телесна температура, силно гадене и повръщане.
- Язвена лезия на стомаха или дванадесетопръстника - остра пароксизмална коремна болка, която се усилва при най-малкото движение. Рентгеновото изследване разкрива свободен газ в перитонеума.
- Остър апендицит – болка в дясната илиачна област, която се усилва при движение. Повишена телесна температура и повишен брой на белите кръвни клетки.
- Торзия на киста на яйчника – пароксизмална болка в долната част на корема. При опит за палпация на корема се определя обемно новообразувание.
Процесът на диференциация се провежда при първото съмнение за следоперативни сраствания. За тази цел се използват лабораторни и инструментални диагностични методи.
Лечение сраствания след операция
Методът за лечение на сраствания след операция зависи от общото състояние на пациента. Тъй като основната причина за образуването на ленти е хирургическата интервенция, лечението трябва да бъде възможно най-щадящо, за предпочитане терапевтично. Хирургичното отстраняване на неоплазми се извършва само в крайни случаи, когато има заплаха за живота на пациента.
В ранните етапи на процеса на срастване се използват препарати с витамин Е, фолиева киселина и алое. Такива средства предотвратяват образуването на нови сраствания и правят съществуващите по-еластични.
В остри случаи на патологията е показана лапароскопия. С нейна помощ се дисектират връзките, което позволява възстановяване на нормалното функциониране на засегнатите органи. Особено внимание се обръща на физиотерапията и терапевтичното хранене, които облекчават болезненото състояние на пациента.
Лекарства
Лечението на следоперативните сраствания на съединителната тъкан се извършва както хирургично, така и по-консервативно, т.е. чрез лекарства. Противоадхезивните лекарства се разделят на:
- Фибринолитични средства – тези лекарства съдържат вещества, които разтварят фибрина, около тъканните адхезии. Фибринолизин, урокиназа, хиалуронидаза, хемотрипсин, стрептокиназа, трипсин, както и тъканни плазминогенни активатори.
- Антикоагуланти – предотвратяват образуването на кръвни съсиреци. Лекарства от групата на цитратите и оксалатите, хепарин.
- Антибактериални и противовъзпалителни средства – предотвратяват развитието на инфекциозни и възпалителни усложнения. Най-често на пациентите се предписват лекарства от групата на тетрациклините, цефалоспорини, сулфонамиди, НСПВС, антихистамини или кортикостероиди.
Нека разгледаме най-ефективните лекарства, предписани на пациенти с постоперативни връзки от всякаква локализация:
- Стрептокиназа
Фибринолитично средство, което разтваря кръвни съсиреци. Въздейства върху ензимната система и разтваря фибрина в кръвните съсиреци.
- Показания за употреба: запушване на белодробната артерия и нейните клонове, тромбоза, запушване на съдовете на ретината, остър миокарден инфаркт в рамките на първите 10-12 часа, образуване на връзки по вътрешните органи.
- Начин на приложение: лекарството се прилага интравенозно капково, в редки случаи интраартериално. Началната доза е 250 000 IU (IU), разтворени в 50 ml изотоничен разтвор на натриев хлорид. В случай на тежки сраствания, лекарството трябва да се прилага за продължителен период от време.
- Странични ефекти: главоболие, гадене, втрисане, алергични реакции, неспецифични реакции към протеин.
- Противопоказания: повишена кървяща способност, скорошно кървене, стомашна язва, микробни заболявания, бременност, диабет, тежки бъбречни и чернодробни заболявания, активна туберкулоза, хипертония.
- Хемотрипсин
Локалното приложение на това лекарство разгражда некротичната тъкан и фибринозните образувания, спомага за втечняване на вискозни секрети, ексудати и кръвни съсиреци. Съдържа активния компонент - химотрипсин.
- Показания за употреба: тромбофлебит, възпалително-дистрофична форма на пародонтоза, отит, трахеит. Използва се във физиотерапевтични процедури за лечение на сраствания.
- Начин на приложение: интрамускулно 0,0025 g веднъж дневно. За инжектиране лекарството се разтваря в изотоничен разтвор на натриев хлорид. Разтворът се инжектира дълбоко в седалището. Курсът на лечение е 6-15 инжекции.
- Странични ефекти: парене на мястото на приложение, алергични реакции, кървене от заздравяващи зони.
- Противопоказания: индивидуална непоносимост към активните компоненти, интравенозно приложение, кървящи рани, злокачествени новообразувания.
- Хиалуронидаза (лидаза)
Ензимен агент, използван за премахване на ставни контрактури, омекотяване на белези и лечение на хематоми. Съдържа хиалуронова киселина.
- Показания за употреба: белези на кожата с различен произход, хематоми, ставни контрактури, дългосрочни незарастващи язви, склеродермия, травматични лезии на нервните плексуси, ревматоиден артрит.
- Начин на приложение: лекарството се прилага подкожно под белези, интрамускулно, чрез електрофореза, приложения върху лигавиците. В офталмологичната практика лекарството се използва субконюнктивално и ретробулбарно. Курсът на терапия е индивидуален за всеки пациент и зависи от тежестта на патологичния процес.
- Странични ефекти: кожни алергични реакции.
- Противопоказания: злокачествени новообразувания.
- Предозиране: В редки случаи могат да се появят кожни алергични реакции.
- Урокиназа
Фибринолитик, разтваря кръвни съсиреци чрез активиране на плазминоген.
- Показания за употреба: тромбоемболични оклузивни съдови заболявания, локална тромбоза, коронарна тромбоза, кървене в предната камера на окото и стъкловидното тяло, локално лечение на сраствания.
- Начин на приложение: средна доза 1000-2000 IU/kg/час, продължителността на терапията се определя от лекуващия лекар.
- Странични ефекти: шок, промени в чернодробните функционални тестове, гадене и повръщане, загуба на апетит, повишена телесна температура, главоболие, влошаване на общото здравословно състояние, алергични кожни реакции.
- Противопоказания: хеморагичен инсулт, кървене, скорошна биопсия, артериална хипертония, скорошна операция, тежка бъбречна или чернодробна недостатъчност, бременност.
- Фибринолизин
Влияе на кръвоносната система и фибринолизата. Много често се използва в комбинация с хепарин. Активността му се основава на естествената антикоагулантна система на организма и способността му да разтваря фибринови нишки.
- Показания за употреба: съдова оклузия от кръвен съсирек на периферни или белодробни артерии, скорошен миокарден инфаркт, остър тромбофлебит.
- Начин на приложение: интравенозно (капково) с изотоничен разтвор на натриев хлорид, локално.
- Странични ефекти: повишена телесна температура, болка на мястото на приложение, алергични реакции, втрисане.
- Противопоказания: повишено кървене, язва на стомаха и дванадесетопръстника, туберкулоза, лъчева болест, ниски нива на фибриноген в кръвта.
Ако процесът на срастване е съпроводен със силна болка, тогава за елиминирането им се използват Парацетамол, Но-шпа или Спазмалгон. При локално приложение на антиадхезионни лекарства се извършват електрофореза, приложения и други физиотерапевтични процедури.
Мехлеми за сраствания след операция
За резорбция на сраствания и белези от съединителната тъкан широко се използват локални препарати, т.е. мехлеми. Следните средства са ефективни срещу сраствания след операция:
- Вишневски мехлем
Антисептик, съдържащ рициново масло, ксероформ и катран. Широко използван за лечение на възпаления, причинени от абсцеси или фурункули. Възстановява тъкани от изгаряния, декубитални рани и измръзвания, използва се в гинекологията. Спомага за омекотяване на следоперативни белези и сраствания.
Мехлемът се разпределя равномерно върху марля и се нанася върху засегнатите области. Превръзките се сменят 2-3 пъти на ден. Слабият дразнещ ефект върху тъканните рецептори ускорява процеса на регенерация. Продължителната употреба на продукта може да причини алергични реакции и кожно дразнене. Основното противопоказание е бъбречно заболяване.
- Мехлем Циел-Т
Хомеопатично хондропротективно средство с широк спектър на действие. Притежава защитни, противовъзпалителни и аналгетични свойства. Съдържа активни растителни компоненти, които намаляват отока, имат терапевтичен ефект върху хрущялите, костите и меките тъкани. Лекарството е ефективно при лечение на следоперативни сраствания и белези.
Съставът на лекарството включва хондроитин сулфат (структурен елемент на хрущялната тъкан), синусно-органни компоненти, които забавят дегенеративните промени в хрущялната тъкан, подобряват микроциркулацията и насърчават засилването на пластичните процеси, както и биокатализатори на окислително-редукционните реакции на организма.
- Показания за употреба: различни заболявания на опорно-двигателния апарат (остеохондроза, тендинопатия, спондилоартроза, деформираща остеоартроза), травми и операции, довели до сраствания и контрактури.
- Начин на употреба: нанасяйте малко количество мехлем върху засегнатата област 2-5 пъти дневно. Продуктът може да се използва по време на масаж и различни физиотерапевтични процедури.
- Странични ефекти: алергични реакции, сърбеж по кожата, обрив. Не са регистрирани симптоми на предозиране. Мехлемът е противопоказан при индивидуална непоносимост към неговите компоненти.
- Хепаринов мехлем
Намалява възпалението, предотвратява образуването на кръвни съсиреци, разширява повърхностните съдове и облекчава болката.
- Показания за употреба: тромбофлебит на крайниците, флебит, тромбоза на хемороидални вени, язви на крайниците, следоперативни връзки.
- Начин на употреба: нанасяйте мехлема върху засегнатата област на кожата 2-3 пъти дневно. Продуктът може да се използва под марлена превръзка по време на масаж.
- Противопоказания: улцерозно-некротични процеси, намалено кръвосъсирване, тромбопения.
- Хидрокортизонов мехлем
Възпалителни и алергични кожни лезии с немикробна етиология, алергичен и контактен дерматит, екзема, невродермит, резорбция на следоперативни белези и връзки. Продуктът се нанася върху кожата на тънък слой 2-3 пъти дневно. Мехлемът е противопоказан при инфекциозни кожни заболявания, пиодермия, микози, улцерозни лезии и рани.
Гелове за сраствания след операция
В допълнение към мехлема, за лечение на адхезионния процес може да се използва гел. Тази лекарствена форма не съдържа мазнини и масла, е вискозна и мека по състав и консистенция. Гелът е 70% сгъстители и вода, така че активните му компоненти бързо проникват в повърхността на раната.
Нека разгледаме популярните гелове за сраствания след операция:
- Траумел гел
Комплексен хомотоксичен агент с регенериращи, аналгетични, противовъзпалителни и антиексудативни свойства. Бързо облекчава отока и спира кървенето. Повишава съдовия тонус и намалява тяхната пропускливост.
- Показания за употреба: възпалителни процеси на опорно-двигателния апарат, натъртвания, травми, навяхвания, фрактури, синдром на силна болка, предотвратяване на следоперативни усложнения, включително адхезивна болест, гнойно-възпалителни заболявания.
- Гелът се нанася на тънък слой върху засегнатата област на кожата 2-3 пъти дневно; продуктът може да се използва под превръзка.
- Страничните ефекти се проявяват под формата на локални алергични реакции, сърбеж и зачервяване. Основното противопоказание е непоносимост към компонентите на лекарството.
- Интеркат
Гел, използван при лапаротомични и лапароскопски операции в гинекологията и хирургията за намаляване на количеството на следоперативните нишки. Абсорбентът е съединение от полиетиленов оксид и натриева карбоксиметилцелулоза.
- Показания за употреба: отворени и затворени операции в коремната кухина и върху тазовите органи. Лекарството се освобождава в специална спринцовка, което улеснява процеса на употреба. Лесно се прилага и разтваря срастванията на съединителната тъкан в рамките на четири седмици.
- Противопоказания: инфекциозни процеси или усложнения.
- Контрактубекс
Антипролиферативен, противовъзпалителен, омекотяващ и изглаждащ препарат за белези. Съдържа активното вещество - екстракт от лук, което намалява освобождаването на противовъзпалителни медиатори в областта на приложение и алергичните реакции. Намалява растежа на фибробластните клетки, има бактерицидни свойства. Гелът съдържа още хепарин и алантоин, които ускоряват лечебния процес, подобряват тъканната пропускливост и забавят синтеза на колаген.
- Показания за употреба: следоперативни и посттравматични белези и уплътнения, контрактура на Дюпюитрен, келоиди, травматични контрактури.
- Начин на употреба: нанесете малко количество гел върху следоперативния белег и втрийте, докато се абсорбира напълно. Продуктът може да се използва под превръзка.
- Страничните ефекти се проявяват под формата на локални алергични реакции. Гелът е противопоказан при индивидуална непоносимост към неговите компоненти.
- Мезогел
Антиадхезивен агент на базата на карбоксиметилцелулозен полимер. Използва се при хирургични интервенции, след които съществува риск от развитие на сраствания. Няма общотоксично, локално дразнещо или алергенно действие. Ефективен е при наличие на ексудат или кръв, не е капсулиран и не е хранителна среда за патогенни микроорганизми.
Механизмът на действие на гела се основава на разделянето на увредените повърхности до пълното им заздравяване. Лекарството създава условия за нормално плъзгане на органите, намалява нивото на фибрин. Произвежда се в стерилни спринцовки от 5-100 мл и в полимерни контейнери от 200 мл.
- Показания за употреба: предотвратяване на образуването на корди по време на операции върху органи и тъкани с повишено образуване на адхезии.
- Методът на приложение и дозировката зависят от опаковката на лекарството и начина на извършване на операцията. Гелът се нанася върху тъканните участъци, където е възможно да се образуват връзки. Продуктът се нанася на тънък слой върху третираната повърхност, като по този начин се създава надеждно покритие за времето на заздравяване на тъканите.
- Противопоказания: свръхчувствителност към целулозни етери, всяко заболяване в стадий на декомпенсация, терминални състояния, бъбречни и чернодробни заболявания, остър стадий на гноен перитонит.
След приложение, Мезогел постепенно се разтваря, а концентрацията му намалява поради увеличаване на обема и разделянето на молекулите му на къси фрагменти. Ако продуктът се използва в коремната кухина, молекулите му се абсорбират в капилярната мрежа на перитонеума, проникват в лимфната система през серозната мембрана на червата. По-голямата част от лекарството се екскретира с урината, а останалата част се разгражда до глюкоза, вода и въглероден диоксид.
Супозитории срещу сраствания след операция
За профилактика и лечение на сраствания на съединителната тъкан след операция (особено по време на гинекологични или урологични манипулации) се препоръчват супозитории против сраствания. След операцията могат да се използват следните лекарства:
- Ихтиолови супозитории
Те имат антисептични, противовъзпалителни и локални анестетични свойства. Използват се при невралгия, възпалителни патологии на тазовите органи, след скорошни операции. Супозиториите трябва да се прилагат след очистителна клизма, продължителността на терапията и честотата на употреба се определят от лекуващия лекар.
- Лонгидаза
Супозитории за вагинално или ректално приложение. Лекарството представлява макромолекулен комплекс на протеолитичния ензим хиалуронидаза с високомолекулен носител. Притежава изразени антиедематозни, противовъзпалителни, имуномодулиращи и антиоксидантни свойства. Повишава тъканната пропускливост и трофика, разтваря хематоми, повишава еластичността на белези. Намалява и напълно елиминира срастванията и контрактурите, подобрява подвижността на ставите.
- Показания за употреба: заболявания, съпроводени с пролиферация на съединителната тъкан. Най-често се предписва в урологичната и гинекологичната практика, в хирургията, козметологията, пулмологията и фтизиатрия, след хирургични интервенции в коремната кухина и дългосрочно незарастващи рани.
- Начин на приложение: супозиториите се прилагат ректално след прочистване на червата, по 1 супозитория веднъж на всеки 48 часа, или вагинално, по 1 супозитория на всеки три дни. Продължителността на терапията се определя от лекуващия лекар. При необходимост може да се предпише повторен курс на лечение, но не по-рано от 3 месеца след края на предишния.
- Странични ефекти: системни или локални алергични реакции.
- Противопоказания: непоносимост към активните компоненти, тежка бъбречна дисфункция, злокачествени новообразувания, пациенти под 12-годишна възраст. С особено внимание се предписва при пациенти с бъбречна недостатъчност, скорошно кървене, при остри инфекциозни заболявания.
В допълнение към описаните по-горе супозитории, можете да използвате тампони с различни мехлеми, например с хепарин или мехлем Вишневски.
Витамини
За лечение и профилактика на сраствания след операция, на пациентите се препоръчва прием на витамини. Токоферолът (витамин Е) и фолиевата киселина (витамин В9) са се доказали като ефективни в борбата с нишките.
- Токоферол
Витамин Е е активен антиоксидант, който предпазва различни вещества от окисляване, като например ретинол или полиненаситени мастни киселини. Естественият антиоксидант участва в биосинтеза на протеини, тъканното дишане и важни процеси на клетъчния метаболизъм. Неговият дефицит води до дегенеративни промени в нервните клетки и увреждане на тъканите на вътрешните органи, особено на чернодробния паренхим.
- Показания за употреба: мускулни дистрофии, заболявания на централната нервна система, дерматози, спазми на периферните съдове, различни нарушения на двигателната активност, комплексно лечение на сърдечно-съдови и офталмологични заболявания.
- Методът на приложение и дозировката зависят от формата на лекарството, показанията за употреба и индивидуалните характеристики на тялото на пациента.
- Странични ефекти: високите дози от витамина причиняват стомашно-чревни нарушения, намалена работоспособност и креатинурия.
- Противопоказания: деструктивни промени в сърдечния мускул, миокарден инфаркт, висок риск от тромбоемболизъм.
Дефицитът на витамин Е може да бъде свързан с намаляване на броя на червените кръвни клетки. Витаминът се предлага в няколко форми: флакони, маслен разтвор, капсули за перорално приложение, ампули за интравенозно или интрамускулно приложение.
- Фолиева киселина
Принадлежи към групата витамини от група В. Постъпва в организма с храната и се синтезира от чревната микрофлора. Участва във важни метаболитни процеси в организма, необходим е за метаболизма на холина. Стимулира процесите на кръвообразуване. Има таблетна форма на освобождаване.
След перорално приложение се абсорбира напълно в дванадесетопръстника и проксималните части на тънките черва. Около 98% от приетата доза прониква в кръвта в рамките на 3-6 часа. Метаболизира се в черния дроб, 50% се екскретира с урината, а останалата част - с изпражненията.
- Показания за употреба: хиперхромна макроцитна и мегалобластна анемия, нормализиране на еритропоезата, анемия и левкопения, пелагра, пернициозна анемия, следоперативни състояния, подобряване на състоянието на епидермиса.
- Начин на употреба: Препоръчва се таблетките да се приемат през устата след хранене. Обикновено 3-5 капсули на ден. Курсът на лечение е 20-30 дни.
- Странични ефекти: в редки случаи се появяват алергични реакции, които се облекчават с антиалергични лекарства.
- Основното противопоказание е индивидуална непоносимост към фолиева киселина. Не са регистрирани случаи на предозиране.
За да се ускори възстановяването и да се сведе до минимум рискът от сраствания, витамините трябва да се приемат ежедневно. Особено внимание трябва да се обърне на балансираната диета с необходимите микро- и макроелементи, минерали и, разбира се, витамини.
Физиотерапевтично лечение
Един от ефективните методи за елиминиране на следоперативните сраствания се счита за физиотерапия. Най-често такава терапия се предписва при сраствания в тазовите органи.
Основната цел на физиотерапевтичните процедури:
- Активиране на тъканния метаболизъм – физиотерапията подобрява кръвообращението и метаболизма в засегнатите тъкани. Това помага за предотвратяване на компресия и усукване на органи.
- Омекотяване на съединителната тъкан – поради въздействието на физически фактори върху съединителната тъкан, тя става по-еластична. Това спомага за минимизиране на болката и риска от развитие на чревна непроходимост или запушване на фалопиевите тръби.
Най-забележим ефект е възможен през първите месеци на заболяването, когато връзките не са твърде твърди и здрави. Лечението предотвратява тяхното укрепване и предотвратява растежа на нова тъкан. В процеса на срастване се използват следните методи:
- Апликации с озокерит и парафин.
- Електрофореза с абсорбиращи се и аналгетични лекарства.
- Лазерна или магнитна терапия.
- Електрическа стимулация.
- Ултразвук и масаж.
- Хирудотерапия.
Нека разгледаме по-подробно най-ефективните физиотерапевтични процедури:
- Апликациите с озокерит и парафин са насочени към затопляне на тазовите органи. Ефектът им е подобен на лазерната терапия и ултразвука. Те повишават локалния имунитет, стимулират кръвообращението и лимфотока. Апликациите са противопоказани при възпалителни лезии на таза и кожни заболявания.
- Ултразвукът е метод за въздействие върху органи и тъкани с помощта на ултразвукови вълни. Ускорява метаболитните процеси на молекулярно ниво. Спомага за унищожаването на патогенни микроорганизми в хронични огнища на инфекция. Разрушава микроструктурата на срастванията, повишава тяхната еластичност.
- Лазерна терапия – нагряване на засегнатите тъкани за стимулиране на кръвообращението и предотвратяване на образуването на колагенов протеин (основата на срастванията и белезите). Този метод е особено ефективен в ранните стадии на патологичния процес.
- Електрическа стимулация – основава се на изпращане на електрически импулси с помощта на специално устройство до засегнатите тъкани. Стимулира кръвообращението и лимфния поток, подобрява процесите на регенерация и минимизира болката.
- Електрофореза – тази процедура се състои от апаратно и лекарствено въздействие. С помощта на електрическо поле в тялото се въвеждат лекарства, съдържащи ензима хиалуронидаза (Лидаза, Лонгидаза и други). Електрофорезата е особено ефективна през първите месеци след операцията, тъй като предотвратява образуването на връзки. С нейна помощ е възможно да се възстанови функционирането на органите дори при напреднали образувания на съединителната тъкан. Техниката е абсолютно безболезнена, но има редица противопоказания: тежка интоксикация, кръвни заболявания, онкология, кахексия, сърдечна аритмия, непоносимост към използваните лекарства.
- Лечение с пиявици (хирудотерапия) - ефективността на този метод се основава на ензима хиалуронидаза, който е част от пиявиците. Той омекотява срастванията и ги прави пропускливи за лекарства, намалява размера им. В резултат на такова лечение се възстановява подвижността на органите и се намаляват болезнените усещания. Пиявиците се поставят върху проблемните зони за 30-40 минути. Не трябва да има рани или други увреждания по кожата. Като правило на пациентите се предписват 7-10 сеанса. Този метод няма противопоказания и странични ефекти.
Физиотерапевтичното лечение се провежда и при напреднали адхезивни процеси, довели до деформация на органите и поява на остри патологични симптоми. Такава терапия позволява да се сведат до минимум болезнените усещания и да се подобри състоянието на пациента.
Народни средства
В допълнение към лекарствената и хирургичната терапия на следоперативните връзки, често се използват народни средства за тяхното елиминиране. Алтернативната терапия помага за предотвратяване на растежа на неоплазми. Нека разгледаме популярни народни рецепти:
- Вземете 50 г ленено семе, увийте ги в парче марля и ги потопете в 500 мл вряща вода за 5-10 минути. Охладете и налагайте върху болното място за 1-2 часа 2-3 пъти на ден.
- Залейте една супена лъжица сух жълт кантарион с 250 мл вряла вода и оставете да къкри 10-15 минути. Прецедете получената отвара и приемайте по ¼ чаша 3 пъти на ден.
- Вземете две части шипки и коприва, смесете с една част червена боровинка. Залейте получената смес с 250 мл вряла вода и оставете да се запари за 2-3 часа. Приемайте по ½ чаша два пъти дневно.
- Вземете равни части сладка детелина, кентавър и подбел. Залейте с 250 мл вряща вода и оставете да се запари за 1,5 часа. Приемайте по ¼ чаша 3-5 пъти на ден.
- Маслото от черен кимион, което може да се закупи от аптека, има лечебни свойства. Съдържа фитостероли, танини, каротеноиди и мастни киселини. Има антибактериални, регенериращи и противовъзпалителни ефекти. Маслото може да се използва за напояване на тампони, за промиване, за външна или вътрешна употреба.
Народното лечение на сраствания след операция трябва да се извършва само след консултация с лекуващия лекар и само ако патологичният процес е лек.
 [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
[ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
Билколечение
Друг вариант за народно лечение на сраствания е билколечение. Нека разгледаме популярни билкови рецепти:
- Смелете три супени лъжици корени от бадан и ги залейте с 300 мл вода. Лечението трябва да се запари за 3-4 часа, за предпочитане в термос или плътно затворен съд. Прецедете и приемайте по 2-3 чаени лъжички час преди хранене. Курсът на лечение е три дни, след което е необходимо да направите почивка от 2-3 дни и след това да продължите терапията отново.
- Вземете алое (не по-младо от 3 години), отрежете няколко листа и ги поставете на студено място за 48 часа. Смелете, добавете 5 лъжици мед и 50 мл мляко. Разбъркайте добре всички съставки и приемайте по 1 супена лъжица 3 пъти на ден.
- Залейте една супена лъжица семена от бял трън с 200 мл вряла вода и варете 10 минути. След като изстине, прецедете отварата и приемайте по 15 мл 3 пъти на ден.
- Залейте 50 г счукан корен от божур с 1 литър водка и оставете да се запари 10 дни на тъмно място. Запарката трябва да се приема по 40 капки в продължение на един месец 2-3 пъти на ден преди хранене. След това трябва да направите почивка от 10 дни и да повторите лечението отново.
Билколечението трябва да се провежда с изключително внимание и само след лекарско разрешение. Особено внимание трябва да се обърне на пропорциите на лекарствените компоненти.
Хомеопатия
За лечение на връзки с различна локализация се използва не само традиционна медицина, но и алтернативни методи. Хомеопатията е една от последните. В следоперативния процес на срастване се препоръчват следните лекарства:
- Arsenicum album – болезнени образувания след наранявания.
- Калкарея флуорика – връзки след операции, дълбоки рани и различни наранявания.
- Кундуранго – сраствания и язви в устната кухина.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja – пролиферация на съединителна тъкан в носа.
- Ranunculus bulbosus – връзки след плеврит.
- Силицея – използва се за заздравяване след операции, наранявания и рани. Стимулира организма да ускори резорбцията на фиброзни образувания и белези.
Хомеопатичните лекарства могат да се приемат само по лекарско предписание, предписано от лекар-хомеопат, който избира лекарството (дозировка, курс на лечение) индивидуално за всеки пациент.
Хирургично лечение
Ако адхезивният процес е в напреднал или остър стадий, причинявайки патологични симптоми от вътрешните органи, тогава е показано хирургично лечение. Основната цел на такава терапия е механичното отстраняване на включвания, които нарушават кръвоснабдяването, пречат на нормалното функциониране на стомашно-чревния тракт и други органи.
Хирургичното лечение може да се извърши чрез следните методи: лапароскопия и лапаротомия. В този случай се взема предвид фактът, че коремната операция може да причини нови сраствания на съединителната тъкан. Следователно, при избора на метод се дава предимство на по-малко травматичния.
Отнася се до нискотравматични операции. Чрез пункция в коремната кухина лекарят вкарва фиброоптична тръба с миниатюрна камера и осветление. Чрез допълнителни разрези се вкарват хирургически инструменти, с помощта на които се дисектират сраствания и се каутеризират кръвоносните съдове. Дисекцията може да се извърши с помощта на електрически нож, лазер или хидравлично налягане. След такава операция възстановяването е бързо и с минимални усложнения. Но все още няма гаранция, че няма да възникне рецидив.
- Лапаротомия
Предписва се при голям брой сраствания. Операцията се извършва през разрез (10-15 см) в предната коремна стена, за да се получи обширен достъп до вътрешните органи. Методът е травматичен, възстановяването е продължително със задължителен курс на противосрастваща физиотерапия.
При избора на тактика на хирургично лечение се вземат предвид много фактори. На първо място, това е възрастта на пациента. Пациентите в напреднала възраст се подлагат само на лапароскопия. Друг фактор е наличието на съпътстващи патологии и общо здравословно състояние. Ако пациентът има сериозни заболявания на сърдечно-съдовата или дихателната система, това е противопоказание за операция.
Специално внимание трябва да се обърне на следоперативния период. Необходимо е да се осигури функционален покой на червата, докато раните заздравеят напълно. За целта през първите дни след операцията трябва да се откаже от храна и да се приемат само течности. На втория или третия ден може постепенно да се приема течна диетична храна (бульони, пасирани каши, зеленчукови пюрета). С подобряване на състоянието, тоест след около 7-10 дни, може постепенно да се възстанови диетата.
След операцията е строго забранено да се пие алкохол, силно кафе и чай, сладкарски изделия, пикантни, солени, мазни или пържени храни. Спазването на диета ви позволява бързо да се възстановите след лечението и да предотвратите появата на нови корди.
Премахване на сраствания след коремни операции
Много пациенти развиват белези, т.е. ленти, след хирургични интервенции или продължителни възпалителни процеси. Такива сраствания нарушават функционирането на вътрешните органи и причиняват остра болка. Това е основното показание за отстраняване на срастванията. След коремни операции най-често се използва лапароскопският метод.
Ако патологичният процес е напреднал, се извършва лапаротомия. Този метод има следните показания:
- Пролиферация на съединителна тъкан в цялата коремна кухина.
- Появата на гнойни образувания в червата.
- Тежка чревна непроходимост.
- Остър възпалителен процес в коремната кухина.
По време на лапаротомия достъпът до вътрешни органи се постига чрез разрез на коремната стена, т.е. както при пълна коремна операция. По време на лапароскопията се правят няколко малки разреза, през които се вкарва оборудване. И в двата случая операцията продължава около 1-2 часа. Пациентът ще има дълъг период на възстановяване и набор от превантивни мерки.
Упражнения срещу сраствания след операция
Един от методите за предотвратяване на сраствания е лечебната гимнастика. Упражненията срещу сраствания след операция са насочени към активиране на локалното кръвоснабдяване на засегнатите тъкани и вътрешните мускулни влакна, повишавайки тяхната еластичност.
Нека разгледаме приблизителен набор от упражнения против адхезия:
- Седнете на пода и изпънете краката си право. Сгънете ги в коленете и ги придърпайте към гърдите си, като бавно ги изправяте в изходна позиция.
- Легнете на пода, сложете ръце зад главата си, сгънете коленете си и се опрете на пода. Бавно повдигнете лопатките си.
- Легнете на пода, сгънете коленете си, притиснете лопатките си към пода, изпънете ръцете си покрай тялото. Постепенно повдигнете таза си, спускайки коленете към гърдите си, и се върнете в изходна позиция.
- Легнете на пода, поставете ръцете си под седалището, изправете краката си и ги повдигнете нагоре. Правете кръстосани движения с краката (ножици). Друг вариант на това упражнение е велосипедът, като в този случай движенията трябва да са с голяма амплитуда и насочени към корема и гърдите.
Йога, която се основава на коремното дишане, има лечебни свойства. Гимнастиката в комбинация с правилно хранене ускорява процеса на възстановяване и облекчава болезнените симптоми.
Предотвратяване
Методите за предотвратяване на сраствания се основават на намаляване на увреждането на тъканите по време на различни хирургични интервенции. Превенцията се състои в защита на коремната кухина от чужди предмети (превързъчен материал) и внимателна санация на хирургичното поле. Също така е много важно да се сведе до минимум рискът от следоперативно кървене.
За предотвратяване на сраствания, на пациентите се предписват антибактериални и противовъзпалителни лекарства, както и фибринолитици, антикоагуланти и протеолитични ензими. Особено внимание се обръща на терапевтичните упражнения и физиотерапията с медикаменти (електрофореза с Лидаза).
Храненето е важно както за превантивни, така и за възстановителни цели. Нека разгледаме основните препоръки за хранене:
- Не бива да гладувате или да преяждате, тъй като това влошава патологичното състояние и може да причини усложнения.
- Необходимо е да се спазва режимът на хранене в определени часове. Храненето трябва да е частично, трябва да се ядат малки порции 4-6 пъти на ден.
- От диетата трябва да се изключат тежките и мазни храни, храните с високо съдържание на фибри и тези, причиняващи газове (бобови растения, зеле, репички, ряпа, грозде, царевица). Забранени са газираните и алкохолните напитки, лютите подправки и сосове, пълномасленото мляко.
- Менюто трябва да включва храни, богати на калций, например извара, сирене, ферментирали млечни продукти. Те насърчават чревната перисталтика. В същото време храната трябва да е със стайна температура, тъй като твърде студената или горещата може да причини спазми.
- Пациентите трябва да консумират нискомаслени бульони, задушени, варени или печени постни меса и риба. Можете да ядете зелени зеленчуци, зеленчуци и плодове. Трябва обаче да избягвате маринати и пушени храни.
За да се предотврати развитието на сраствания, запекът трябва да се лекува своевременно, да се избягват хранителни отравяния и възпалителни процеси. Необходимо е да се води активен начин на живот, но да се избягват тежки физически натоварвания. Горните препоръки минимизират риска от развитие на патология.
Прогноза
Единичните сраствания след операция имат благоприятна прогноза, докато множествените лезии причиняват редица сериозни и дори животозастрашаващи усложнения. За да се предотвратят срастванията, е необходимо да се води здравословен начин на живот, да се спазва терапевтична диета и всички медицински препоръки. Също така, не забравяйте, че появата на сраствания на съединителната тъкан до голяма степен зависи от медицинската компетентност, спазването на техниката и правилата на операцията, адекватното следоперативно възстановяване.
 [ 65 ]
[ 65 ]

