
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Рентгенологична диагноза на остеоартрит
Медицински експерт на статията
Последно прегледани: 06.07.2025
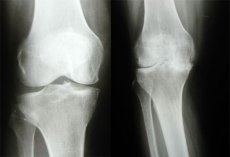
Въпреки бързото развитие през последните години на съвременни методи за медицинска образна диагностика като ЯМР, рентгенова компютърна томография, разширяването на ултразвуковите диагностични възможности, рентгеновата диагностика на остеоартрозата остава най-разпространеният обективен метод за диагностициране и проследяване на ефективността на лечението на остеоартроза. Това се дължи на достъпността на този метод, простотата на изследването, икономическата ефективност и достатъчното информативно съдържание.
Като цяло, рентгенографската диагностика на остеоартрозата се основава на откриването на стесняване на ставната празнина, субхондрална остеосклероза и остеофити (ОФ), като степента на стесняване на рентгенографската ставна празнина е от първостепенно диагностично значение. Рентгенографиите на ставите могат да покажат области на осификация на ставната капсула (късна остеоартроза). При нодуларната форма на остеоартроза най-голямо диагностично значение има откриването на остеофити, понякога съпроводени с тежко разрушаване на ставните повърхности (т.нар. ерозивна артроза).
Рентгеновото ставно пространство, запълнено с хрущял и слой синовиална течност, които не създават изображение на рентгеновите лъчи, има вид на по-прозрачна лента между ставните повърхности.
Общата дебелина на ставния хрущял на рентгенографиите се определя чрез измерване на ширината на рентгенографското ставно пространство между ставните повърхности на костните епифизи. Трябва да се отбележи, че ширината на рентгенографското ставно пространство все още се използва като основен индикатор при диагностицирането на остеоартрит, а стандартната рентгенография на коленните стави в директна и странична проекция се препоръчва от СЗО и ILAR като метод на избор за оценка на динамиката на промените в ставния хрущял по време на клинични изпитвания на лекарства. Стесняването на рентгенографското ставно пространство съответства на намаляване на обема на ставния хрущял, а субхондралната остеосклероза и остеофитите по краищата на ставните повърхности се разглеждат от повечето изследователи като реакция на костната тъкан към увеличаване на механичното натоварване върху ставата, което от своя страна е резултат от дегенеративни промени и намаляване на обема на ставния хрущял. Горното е важно не само за диагностицирането на остеоартрит, но и за оценка на прогресията на заболяването и лечението.
Посочените рентгенологични симптоми се считат за специфични за остеоартрит и са включени в списъка с рентгенологични критерии за диагностициране на това заболяване, наред с клиничните.
Методи за оптимизиране на радиологичната диагностика на остеоартрит
Както вече бе споменато, методите за оценка на прогресията на остеоартрита се основават на идентифициране на рентгенографската динамика в ставите. Трябва да се има предвид, че динамиката на рентгенографските промени при остеоартрит се характеризира с бавен темп: скоростта на стесняване на рентгенографската ставна празнина при пациенти с гонартроза е приблизително 0,3 мм годишно. Резултатите от дългосрочни изследвания на рентгенографските промени при пациенти с остеоартрит в коленните стави, получили нехормонално противовъзпалително лечение, показват липса на рентгенографска прогресия на заболяването след 2 години наблюдение и минимални разлики между групите пациенти, получаващи лечение, и контролната група. Липсата на достоверни промени в дългосрочните изследвания дава основание да се предположи, че рентгенографските симптоми на остеоартрит при стандартна рентгенография на ставите остават относително стабилни за дълго време. Следователно, за да се оцени динамиката на промените, е за предпочитане да се използват по-чувствителни рентгенови технологии, една от които е микрофокусната рентгенография на ставите.
Микрофокусните рентгенови апарати използват специални рентгенови тръби с точков източник на лъчение. Количествената микрофокусна рентгенография с директно увеличение на изображението показва достатъчна чувствителност при откриване на малки промени в костната структура. С този метод прогресията на остеоартрита и ефектът от лечението могат да бъдат записани и точно измерени в относително кратко време между прегледите. Това се постига чрез стандартизиране на прегледа и използване на рентгенографска процедура за измерване, подобрявайки качеството на получените рентгенограми на ставите с директно увеличение на изображението, което позволява записване на структурни костни детайли, невидими на стандартните рентгенограми. СЗО/ILAR препоръчват ръчно измерване на ширината на рентгенографското ставно пространство по метода на Lequesne с помощта на лупа и изчисляване на ширината на рентгенографското ставно пространство в различни точки. Такива измервания показват, че коефициентът на вариация при многократни измервания е 3,8%. Развитието на микрокомпютърната и технологията за анализ на изображения осигурява по-точна оценка на промените в анатомията на ставите, отколкото ръчните методи. Цифровата обработка на рентгеновото изображение на ставата позволява автоматично измерване на ширината на ставното пространство с помощта на компютър. Грешката на изследователя е практически изключена, тъй като точността на многократните измервания се задава от самата система.
От гледна точка на диагностичната ефективност, простотата и лекотата на използване, особен интерес представляват мобилните рентгенови диагностични апарати с многопозиционна стойка за C-рамо, широко използвани в световната практика. Апаратите от този клас позволяват изследване на пациента във всякакви проекции, без да се променя позицията му.
Заслужава внимание методът на функционална рентгенография на коленните стави, състоящ се в извършване на 2 последователни рентгенови изображения на колянната става, като пациентът стои в директна предна проекция с преобладаваща опора върху изследвания крайник (1-во изображение - с напълно изправена колянна става, 2-ро - с флексия под ъгъл 30°). Контурите на костните елементи, образуващи рентгеноставната празнина от 1-вата и 2-рата рентгенография, са пренесени на хартия и последователно въведени в компютър с помощта на скенер, след което степента на увреждане на хиалинния хрущял на колянната става е определена чрез разликата в съотношението на страничните и медиалните площи между 1-вата и 2-рата рентгенография (стадият на остеоартроза е оценен по Hellgen). Нормално тя е 0,05 ± 0,007; за стадий I - 0,13 ± 0,006; за стадий II - 0,18 ± 0,011; за стадий III - 0,3±0,03. Има значителна разлика между нормалните стойности и тези в стадий I (p<0,001): между стадий I и II разликата е достоверна (p<0,05), между стадий II и III на остеоартрит - значима разлика (p<0,001).
Получените данни показват, че рентгеновата планиметрия на колянната става по време на функционална рентгенография обективно показва стадия на остеоартроза на колянната става.
Методът на функционална рентгенография с натоварване позволи да се установи, че при 8 пациенти, при които патологични промени не са открити чрез традиционна рентгенография, е налице първоначално намаляване на височината на рентгенографската ставна празнина. При 7 пациенти е установена по-тежка степен на увреждане. По този начин диагнозата е променена при 15 (12,9+3,1%) пациенти.
Наред с традиционния метод за рентгеново изследване на колянната става - изследване на колянната става в стандартни проекции с хоризонтално положение на пациента - съществува метод за изследване на тази става във вертикално положение. Според В. А. Попов (1986), снимка на колянната става, направена в хоризонтално положение, не отразява реалните механични състояния на ставата при натоварване от телесното тегло. Той предлага изследването на колянната става да се проведе в ортостатично положение с преобладаваща опора върху изследвания крайник. С. С. Месич и др. (1990) предполагат, че най-добрата позиция за диагностициране на остеоартрит е сгъването на коляното на 28° с изправено положение на пациента, също с преобладаваща опора върху изследвания крайник, тъй като биомеханичните изследвания показват, че първоначалната лезия на хиалинния хрущял на колянната става се отбелязва в задните части на бедрените кондили, разположени под ъгъл от 28° в сагиталната равнина, тъй като именно в това положение действа основното механично натоварване върху хрущяла (физиологичното положение на колянната става). Х. Петерсън и др. (1995) предлага техника за рентгенография на колянната става с товар, при която долната част на крака е под ъгъл от 5-10° спрямо равнината на филма, а ставата е допълнително флексирана под ъгъл от 10-15°. Според авторите, в това положение централният лъч е насочен тангенциално към равнината на тибиалния кондил и ставното пространство ще бъде правилно представено в изображението.
По този начин, целенасоченото използване на възможностите на класическата рентгенография, като се вземат предвид клиничните прояви, позволява в много случаи да се потвърди или поне да се подозира наличието на увреждане на определена структура на лигаментно-менискусния комплекс на колянната става и да се вземе решение за необходимостта от допълнително изследване на пациента с помощта на други средства за медицинска образна диагностика.
Рентгенографски симптоми, необходими за установяване на диагнозата първична остеоартроза
Стесняването на рентгенографската ставна празнина е един от най-важните рентгенографски симптоми, който има пряка корелация с патологични промени, настъпващи в ставния хрущял. Рентгенографската ставна празнина в различните части на ставата има различна ширина, което се дължи на неравномерното намаляване на обема на ставния хрущял в различни области на ставната повърхност. Според препоръките на СЗО/ILAR, ширината на рентгенографската ставна празнина трябва да се измерва в най-тясната област. Смята се, че при патологично променена става тази област изпитва максимално механично натоварване (за колянната става това най-често са медиалните отдели, за тазобедрената става - супермедиалните, по-рядко - суперолатералните отдели). Анатомичните ориентири, използвани за измерване на ставната празнина на рентгенографии на големи стави, включват:
- за изпъкнали повърхности (глава и кондили на бедрената кост) - кортикалният слой на крайната плоча на ставната повърхност на костта;
- за вдлъбнати повърхности (ръб на ацетабулума, проксимални кондили на тибията) - ръбът на ставната повърхност в основата на гленоидната кухина.
Субхондралната остеосклероза е уплътняване на костна тъкан, разположена директно под ставния хрущял. Обикновено този рентгенографски симптом е следствие от триенето на откритите артикулиращи неравни ставни костни повърхности една в друга. Открива се в късните стадии на остеоартроза, когато ставното пространство е рязко стеснено. Този симптом показва дълбок дегенеративно-деструктивен процес в ставния хрущял или дори изчезването му. Нарушаването на целостта на ставния хрущял, предшестващо количественото му намаляване, може да е резултат от уплътняване на кортикалната и трабекуларната костна тъкан, разположена директно под хрущяла. Уплътняването на субхондралната костна тъкан в областта на ставните повърхности на костите се измерва в три равно разположени точки по ставния ръб; резултатите от измерването могат да бъдат осреднени.
Остеофитите са ограничени патологични костни образувания с различни форми и размери, които възникват при продуктивно възпаление на периоста по краищата на ставните повърхности на костите - характерен рентгенографски симптом на остеоартрит. В началните стадии на остеоартрит те изглеждат като заострения или малки (до 1-2 мм) костни образувания по краищата на ставните повърхности и в местата на закрепване на собствените връзки на ставите (в коленните стави - по краищата на междукондиларните туберкули на пищяла, в местата на закрепване на кръстните връзки; в тазобедрените стави - по краищата на ямката на главата на бедрената кост, по медиалната ѝ повърхност, в мястото на закрепване на собствената връзка на главата на бедрената кост).
С увеличаване на тежестта на остеоартрита и прогресиране на стесняването на ставната празнина, остеофитите се увеличават по размер, придобиват различни форми под формата на „устни“ или „хребети“, праволинейни или „пищни“ костни израстъци на широка или тясна основа. В този случай ставната глава и ямка могат значително да увеличат диаметъра си, да станат по-масивни и „сплеснати“. Броят на остеофитите може да се преброи поотделно или общо в двете стави, а размерите им могат да се определят по ширината в основата и дължината. Промените в броя на остеофитите и техните размери са чувствителен индикатор за прогресията на остеоартрита и проследяване на ефективността на неговото лечение.
Рентгенографски находки не са необходими за диагностициране на първична остеоартроза
Периартикуларен маргинален костен дефект. Въпреки че тази рентгенографска находка, която може да се наблюдава при остеоартрит, е дефинирана от RD Altman et al. (1990) като „ерозия на ставната повърхност“, терминът „периартикуларен маргинален костен дефект“ е за предпочитане, тъй като няма точна хистологична характеристика на тези рентгенографски откриваеми промени. Маргиналните костни дефекти могат да се наблюдават и в ранните стадии на остеоартрит, а появата им може да бъде причинена от възпалителни промени в синовиалната мембрана. Подобни промени са описани в големи стави и в ставите на ръцете. Обикновено при остеоартрит тези дефекти са с малък размер, с област на остеосклероза в основата. За разлика от истинските ерозии, открити при ревматоиден артрит, които нямат склеротични промени в основата и често се определят на фона на периартикуларна остеопороза, костната тъкан около периартикуларния маргинален дефект не е разредена при остеоартроза.
Субхондралните кисти се образуват в резултат на резорбция на костна тъкан в области с високо вътреставно налягане (на мястото на най-голямо натоварване на ставната повърхност). На рентгенографии те изглеждат като пръстеновидни дефекти на трабекуларната костна тъкан в субхондралната кост с ясно очертан склеротичен ръб. Най-често субхондралните кисти се намират в най-тясната част на ставното пространство и се появяват по време на обостряне на заболяването. Те са характерни за остеоартрит на тазобедрените стави и могат да се открият както в главата на бедрената кост, така и в покрива на ацетабулума. Динамиката на промените в субхондралните кисти се съди по техния брой и размер.
Вътреставните калцифицирани хондроми се образуват от области на некротичен ставен хрущял и могат да бъдат фрагмент от костна тъкан (остеофити) или да се образуват от синовиалната мембрана. Те обикновено са с малки размери, разположени между ставните повърхности на костите или отстрани на костните епифизи, имат различни форми (кръгли, овални, удължени) и неравномерна петниста структура, която се дължи на отлагането на калций-съдържащи вещества в хрущялната тъкан. Обикновено в една става се откриват не повече от 1-2 хондрома.
В колянната става сезамоидната кост (фабела) в подколянната ямка може да бъде сбъркана с калцифициран хондром, който също променя формата, положението и размера си при остеоартрит на колянната става. Деформацията на фабелата е един от симптомите на остеоартрит на колянната става.

