
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Прогресивна атрофия на лицето
Медицински експерт на статията
Последно прегледани: 05.07.2025
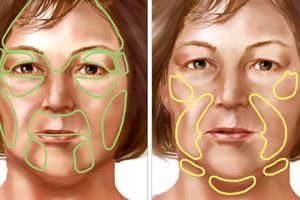
В литературата това заболяване е известно под два термина: хемисферична прогресивна лицева атрофия (hemiatrophia faciei progressiva) и двустранна прогресивна лицева атрофия (atrophia faciei progressiva bilateralis).
Освен това може да се наблюдава хемисферична и кръстосана атрофия на лицето и тялото.
Причини прогресивна атрофия на лицето
Предполага се, че заболяването може да бъде причинено от травма на черепа или лицето, обща или локална инфекция, сифилис, сирингомиелия, увреждане на V или VII двойка черепномозъчни нерви, екстирпация или нараняване на шийния симпатиков ствол и др. Някои автори допускат възможността за хемиатрофия на лицето, съчетана с хемиатрофия на тялото, поради дистрофия в диенцефалните части на автономната нервна система.
Има случаи на хемиатрофия след епидемичен енцефалит, както и при белодробна туберкулоза, която е засегнала цервикалния симпатиков ствол.
Според наличните данни, прогресивната лицева атрофия в огромното мнозинство от случаите е синдром на различни заболявания, при които вегетативната нервна система участва в патологичния процес на различните му нива. Очевидно е, че травмата и други фактори са само тласък за развитието на тези сериозни невродистрофични явления.
Симптоми прогресивна атрофия на лицето
Пациентите обикновено се оплакват, че засегнатата половина на лицето е по-малка от здравата; разликата в обема на лицевата част на черепа и меките тъкани постепенно се увеличава; от засегнатата страна кожата е тъмно-трепетлика на цвят, изтънена и се събира в множество гънки при усмивка.
Понякога пациентите отбелязват изтръпваща болка в областта на засегнатата буза или в цялата половина на лицето, сълзене от окото от засегнатата страна, особено на студено, на вятър, и разлика в цвета на бузите, особено забележима на студено.
При тежка хемиатрофия изглежда сякаш едната половина на лицето принадлежи на човек, измършавял до краен предел от гладуване или ракова интоксикация, а другата половина е на здрав човек. Кожата от засегнатата страна е жълтеникаво-сива или кафеникава на цвят и не се зачервява. Палпебралната цепнатина е разширена поради потъването на долния клепач.
При натиск върху супраорбиталните, инфраорбиталните и менталните отвори се появява болка.
Корнеалният рефлекс е намален, но зениците са равномерно разширени и реагират еднакво на светлина.
Изтънената кожа се усеща като пергамент; атрофията се разпростира и върху подкожната тъкан, дъвкателните и темпоралните мускули, както и върху костната тъкан (челюст, зигоматична кост и зигоматична дъга).
Брадичката е изместена към засегнатата страна, тъй като размерът на тялото и клонът на долната челюст са намалени, това е особено изразено при пациенти, страдащи от хемиатрофия на лицето от детството; половината от носа също е намалена, ушната мида е набръчкана.
В някои случаи хемиатрофията на лицето се комбинира с атрофия на същата половина на тялото, а понякога и с атрофия на противоположната страна на тялото (hemiatrophia cruciata), с едностранна склеродермия или прекомерно отлагане на пигмент в кожата, нарушен растеж или депигментация на косата, хемиатрофия на езика, мекото небце и алвеоларните израстъци, кариес и загуба на зъби, както и нарушено изпотяване.
След като достигне една или друга степен, лицевата хемиатрофия спира, стабилизира се и не напредва повече.
Клиничните и физиологични изследвания на тази група пациенти показаха, че при всички форми на прогресираща лицева атрофия се наблюдават в различна степен изразени нарушения във функцията на автономната нервна система.
При пациенти с едностранна лицева дистрофия обикновено се открива асиметрия в електрическите потенциали и температурата на кожата, с преобладаване от засегнатата страна.
В повечето случаи се наблюдава намаляване на осцилографския индекс и спазъм на капилярите от засегнатата страна, което показва преобладаване на тонуса на симпатиковата нервна система.
Почти всички пациенти показват промени в електроенцефалограмите, характерни за увреждане на хипоталамо-мезенцефалните образувания на мозъка. Електромиографските изследвания почти винаги разкриват промени в електрическата активност на мускулите от страната на дистрофията, включително там, където клинично се наблюдават атрофични прояви в тъканите.
Въз основа на набор от клинични и физиологични данни от изследвания, Л. А. Шуринок идентифицира два етапа на лицева атрофия: прогресиращ и стационарен.
Диагностика прогресивна атрофия на лицето
Хемиатрофията на лицето трябва да се диференцира от асиметрията при вродено (непрогресиращо) недоразвитие на лицето, хемихипертрофия на лицето, както и мускулен тортиколис, фокална склеродермия, тъканна атрофия при липодистрофии и дерматомиозит. Последните заболявания се разглеждат в курсовете по обща ортопедия и дерматология.
Лечение прогресивна атрофия на лицето
Хирургичните методи за лечение на прогресивна лицева атрофия са допустими само (!) след спиране или инхибиране на прогресията на процеса, т.е. във втория му завършен етап. За тази цел се препоръчва комплексно медикаментозно и физиотерапевтично лечение в комбинация с ваго-симпатична блокада, а понякога - блокада на цервикоторакалния ганглий.
За подобряване на тъканния метаболизъм трябва да се предписват витамини (тиамин, пиридоксин, цианокобаламин, токоферол ацетат), алое вера, стъкловидно тяло или лидаза в продължение на 20-30 дни. За стимулиране на метаболизма в мускулната тъкан, АТФ се прилага интрамускулно по 1-2 мл в продължение на 30 дни. Тиаминът спомага за нормализиране на въглехидратния метаболизъм, в резултат на което количеството АТФ (образуван чрез окислително фосфорилиране, протичащо в митохондриите) се увеличава. Цианокобаламин, неробол, ретаболил спомагат за нормализиране на протеиновия метаболизъм.
За повлияване на централните и периферните части на автономната нервна система (АНС) се комбинират електрофореза на цервикалните симпатикови ганглии, галванична яка, ендоназална електрофореза с 2% разтвор на калциев хлорид или дифенхидрамин (7-10 сесии), UHF върху хипоталамичната област (6-7 сесии) и галванична полумаска с лидаза (№ 7-8).
Необходимо е да се изключат източници на дразнене, произхождащи от черния дроб, стомаха, тазовите органи и др.
При повишен тонус на симпатиковата и едновременна слабост на парасимпатиковите отдели на нервната система се препоръчва комбиниране на симпатолитични и холиномиметични лекарства, като се отчита нивото на увреждане: при увреждане на централните вегетативни структури се предписват централни адренолитични средства (хлорпромазин, оксазил, резерпин и др.): ганглиите се лекуват най-добре с ганглиоплегици (пахикарпин, хексоний, пентамин, ганглерон и др.). Когато в процеса са въвлечени както периферните, така и централните отдели на ВНС, се използват спазмолитици като папаверин, дибазол, еуфилин, платифилин, хелин, спазмолитин, никотинова киселина.
Симпатичният тонус се намалява чрез ограничаване на протеините и мазнините в диетата; за засилване на парасимпатичния ефект се предписват ацетилхолин, карбахол, както и антихолинестеразни вещества (например прозерин, оксамизин, местинон) и антихистамини (дифенхидрамин, пиполфен, супрастин). Освен това са показани богати на въглехидрати храни, хладен планински или морски климат, въглеродни бани (37°C) и други средства и методи, предписани от невролози (Л. А. Шуринок, 1975).
В резултат на консервативното предоперативно лечение процесът се стабилизира, въпреки че атрофията, като правило, остава външно изразена.
Миограмите на лицевите мускули показват повишаване на тяхната биоелектрическа активност, намаляване или дори изчезване на асиметрията на показателите за състоянието на вегетативната нервна система, намаляване в редица случаи (начални форми на заболяването) на стойностите на електрическите потенциали на кожата на лицето и изчезване на нарушения в термотопографията на кожата.
Методи за хирургично лечение на прогресивна лицева атрофия
Основните методи за хирургично лечение на лицева атрофия включват следното.
- Инжекции с парафин под кожата на атрофиралата буза. Поради случаи на тромбоза и емболия на съдовете, хирурзите понастоящем не използват този метод.
- Присаждане на подкожна тъкан (поради постепенното и неравномерно набръчкване, то също не е намерило широко приложение).
- Въвеждането на пластмасови експлантати, които елиминират лицевата асиметрия в покой, но същевременно обездвижват засегнатата страна и елиминират симетрията на усмивката. Пациентите също не са доволни от твърдостта на пластмасата, която се намира на места, които обикновено са меки и гъвкави. В тази връзка имплантирането на порести пластмаси е по-перспективно, но в литературата няма убедителни съобщения за резултатите от тяхното използване. Препоръчва се също използването на силиконови експлантати, които притежават биологична инертност и стабилна еластичност.
- Имплантирането на натрошен хрущял и съединителнотъканна основа на Филатовото стъбло под кожата има почти същите недостатъци: ригидност (хрущял), способност за обездвижване на лицето (хрущял, стъбло).
- Реплантация на деепидермизиран и свободен от подкожна тъкан кожен ламбо или протеиновата обвивка на бичи тестис, използвайки методите на Ю. И. Вернадски.
Корекция на лицевите контури по метода на Ю. И. Вернадски
В субмандибуларната област се прави разрез, през който кожата, предварително „повдигната“ с 0,25% разтвор на новокаин, се отлепва с помощта на големи извити ножици Cooper с тъп край или специален распатор с дълга дръжка.
След като полученият джоб се уплътни и притисне отвън, контурите на бъдещата трансплантация се очертават върху предната повърхност на корема под местна анестезия с помощта на предварително подготвен пластмасов шаблон. В очертаната област (преди вземане на трансплантата) кожата се деепидермизира и след това ламбото се отделя, като се опитва да не се захване подкожната тъкан.
След като хване клапата върху пластмасови конци (държачи), краищата им се прокарват през ухото на 3-4 прави дебели („цигански“) игли, с помощта на които краищата на държачите се издърпват в подкожната рана на лицето, след което от горния и страничния свод на раната се извеждат навън и се завързват на малки йодоформени ролки. По този начин кожната присадка изглежда опъната върху цялата подкожна ранева повърхност. Поради факта, че присадката има ранева повърхност от двете страни, тя расте към кожата и подкожните тъкани вътре в раневия джоб.
В местата на най-голямо вдлъбване на бузата, клапата се удвоява или полага на три слоя, като се пришива своеобразен „лепенка“-дубликат към основната клапа. Козметичният ефект от този метод е доста висок: елиминира се лицевата асиметрия; мобилността на засегнатата половина на лицето, макар и намалена, не е напълно парализирана.
По време и след операцията обикновено няма усложнения (освен ако не се появи инфекция, водеща до отхвърляне на трансплантата или експлантата). С течение на времето обаче настъпва известна атрофия на трансплантираната кожа (или друг биологичен материал) и се налага добавяне на нов слой. При някои пациенти, след трансплантация на деепидермизирана автокожа, се развиват постепенно уголемяващи се мастни кисти. В тези случаи се препоръчва кожата над мястото на натрупване на мазнини (на 2-3 места) да се пробие с дебела инжекционна игла и тя да се изстиска през пробивите. След това празната кухина се промива с 95% етилов алкохол, за да се предизвика денатурация на активираните клетки на мастните жлези; част от алкохола се оставя в кухината под компресивна превръзка, поставена за 3-4 дни.
За да се избегне образуването на мастни кисти (атероми) и допълнителна травма, е препоръчително вместо автодерма да се използва протеиновата обвивка на бичи тестис, която се перфорира със скалпел в шахматен ред и се инжектира под кожата на засегнатата област на лицето (по същия начин като автодермата).
 [ 19 ]
[ 19 ]
Корекция на контура на лицето по AT метода на Титова и Н. И. Ярчук
Контурната пластична хирургия се извършва с помощта на алогенно запазена широка фасция на бедрото, присаждането ѝ на един или два слоя или акордеонно (гофриране), ако е необходимо значително количество пластичен материал.
На лицето се прилага компресивна превръзка за 2,5-3 седмици.
2-3 дни след операцията се определя флуктуация в областта на трансплантацията, причинена не от натрупване на течност под кожата, а от подуване на фасциалната присадка и асептично възпаление на раната.
За да намалите отока след операцията, прилагайте студ върху зоната на трансплантация в продължение на 3 дни и приемайте дифенхидрамин перорално по 0,05 g 3 пъти дневно в продължение на 5-7 дни.
Следоперативното подуване на присадката е опасно, когато разрезът за формиране на леглото и въвеждане на фасцията е разположен директно над зоната на трансплантация. Това може да причини прекомерно напрежение по краищата на раната, което да доведе до тяхното отделяне и падане на част от фасцията. За да се предотврати това усложнение, кожните разрези трябва да бъдат разположени извън зоната на трансплантация, а ако това се случи, тогава в ранните етапи е възможно да се ограничи до отстраняване на част от фасциалната присадка, а върху раната да се поставят вторични шевове.
Ако възникне инфекция и се развие възпаление в раната, целият трансплантат трябва да бъде отстранен.
Въпреки обширното отлепване на тъканите по време на трансплантация на фасция, подкожните хематоми и интрадермалните кръвоизливи са изключително редки, което до известна степен може да се обясни с хемостатичния ефект на фасциалната тъкан. Най-голям риск от образуване на хематом съществува при елиминиране на изразени деформации на страничната част на лицето. Обширното отлепване на тъканите през разрез пред ушната мида създава предпоставка за натрупване на кръв в долния, затворен участък на образуваното легло. При съмнение за образуване на хематом се препоръчва създаване на отток в долната част на раната.
Усложнения
Най-тежкото усложнение е нагнояването на хирургическата рана, което възниква при инфекция на присадката или приемащото легло. За да се предотврати това, е необходимо стриктно да се спазват асептичните изисквания при приготвянето на фасциални присадки и по време на тяхната трансплантация, като се стремим да не увреждаме устната лигавица при формиране на леглото в областта на бузите и устните.
Появата на комуникация между хирургическата рана и устната кухина по време на операцията е противопоказание за трансплантация на фасция, протеинова мембрана и др. Повторна интервенция е допустима само след няколко месеца.
Като се има предвид, че подкожната мастна тъкан на стъпалото на човешкото стъпало (чиято дебелина е от (5 до 25 мм), както и дермата на стъпалото, се различават рязко от мазнините и дермата на други области и че са много здрави, плътни, еластични и имат ниски антигенни свойства, Н. Е. Сельский и др. (1991) препоръчват този аломатериал за контурна пластична хирургия на лицето. След като го използваха при 21 пациенти, авторите отбелязаха нагнояване и отхвърляне на трансплантата при 3 души. Очевидно е необходимо да се продължи изучаването на непосредствените и отдалечени резултати от използването на този пластичен материал, тъй като за разлика от деепителизираната кожа на други области, кожата на стъпалото е лишена от потни и мастни жлези, което е много важно (от гледна точка на предотвратяване на образуването на кисти).

