
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Периферна невропатия
Медицински експерт на статията
Последно прегледани: 04.07.2025
Когато са засегнати периферните нерви, почти винаги се поставя диагноза „периферна невропатия“; подобно заболяване често е вторично и е свързано с други болезнени състояния. При периферната невропатия се увреждат нервните влакна, отговорни за преноса на импулси от централната нервна система към мускулите, кожата и различни органи.
В началния стадий на невропатията пациентът може да не подозира, че има заболяването: например, периферната невропатия на крайниците често започва да се проявява като гъделичкане или изтръпване в пръстите на ръцете или краката. След това симптомите стават по-тревожни и едва тогава човекът се замисля за посещение на лекар.
Какво трябва да знаете за периферната невропатия, за да идентифицирате проблема навреме и да предотвратите по-нататъшното му развитие? Всички необходими точки можете да намерите в тази статия.
Епидемиология
Периферната невропатия се диагностицира при приблизително 2,5% от хората. Ако заболяването се открие в детска и юношеска възраст, тогава най-честата причина е наследствена предразположеност. При по-възрастни пациенти периферната невропатия се открива в 8% от случаите.
По-голямата част от пациентите, страдащи от периферна невропатия, са на възраст между 35 и 50 години.
Причини периферна невропатия
Различните форми на невропатия, по същество, започват развитието си с практически едни и същи причини:
- контузия, разкъсване на нерв;
- увреждане на нервните влакна от туморен процес;
- критично намаляване на имунната защита;
- критичен дефицит на витамини;
- хронична интоксикация, включително алкохол;
- съдови заболявания, възпалителни промени в съдовите стени;
- заболявания на кръвоносната система, тромбофлебит;
- метаболитни, ендокринни нарушения;
- микробни и вирусни инфекциозни патологии;
- дългосрочна употреба на определени лекарства, като например химиотерапия;
- остър полирадикулоневрит;
- наследствено заболяване на периферните нерви.
Периферна невропатия след химиотерапия
Развитието на невропатия след химиотерапия често е страничен ефект от специфично химиотерапевтично лекарство. Това обаче не винаги е така: при много пациенти развитието на периферна невропатия след химиотерапия е свързано с токсично разпадане на туморния процес. Смята се, че някои крайни продукти могат значително да ускорят протичането на системния възпалителен процес. В такъв случай пациентът се оплаква от обща слабост, нарушения на съня, загуба на апетит. В лабораторията токсичното разпадане на тумора се отразява във всички кръвни показатели.
Невротоксичната реакция се счита за специфична системна последица от всички химиотерапевтични режими. Следователно е почти невъзможно да се избегне такава последица: ако дозата на химиотерапевтичното лекарство се намали или напълно се отмени, прогнозата за лечение се влошава значително. За да продължат химиотерапията и да облекчат състоянието на пациента, лекарите допълнително предписват силни аналгетици и противовъзпалителни лекарства. Витаминни препарати и имуносупресори се използват като спомагателно лечение.
Рискови фактори
Периферната невропатия възниква в резултат на други фактори и заболявания, въпреки че в някои случаи причината не може да бъде установена.
Към днешна дата лекарите са посочили почти двеста фактора, които могат да доведат до развитие на периферна невропатия. Сред тях се открояват по-специално следните:
- ендокринни нарушения, затлъстяване, диабет;
- дългосрочно излагане на токсични вещества (бои, разтворители, химикали, алкохол);
- злокачествени заболявания, изискващи химиотерапия;
- ХИВ, вирусни ставни заболявания, херпес, варицела, автоимунни заболявания;
- специфична ваксинация (например срещу бяс, грип);
- възможно травматично увреждане на нервите (например при пътнотранспортни произшествия, прободни и огнестрелни рани, открити фрактури, продължително компресиране);
- хронична хипотермия, вибрации;
- дългосрочно лечение с антиконвулсанти, антибиотици, цитостатици;
- недохранване, недостатъчен прием на витамини от група В;
- наследствена предразположеност.
Патогенеза
Периферната невропатия се основава на дистрофичен дегенеративен процес. Тоест, нервните влакна се разрушават едновременно с влошаване на трофиката и интоксикация.
Мембраните на невроните и аксоните (нервните пръчки) са подложени на разрушаване.
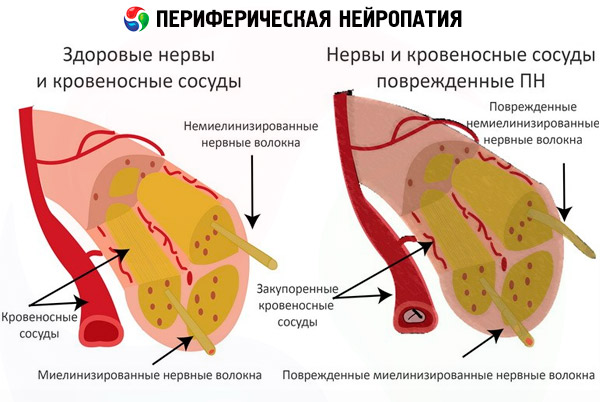
Периферната невропатия засяга нервните влакна, разположени извън главния и гръбначния мозък. Най-често се диагностицира невропатия на долните крайници, която е свързана с по-голяма дължина на нервните влакна. Тези влакна са отговорни за общата чувствителност, тъканния трофизъм и мускулната функция.
При много пациенти периферната невропатия протича „маскирана“ като други заболявания. Ако заболяването не се открие навреме, нервът може да бъде разрушен чак до централните части на нервната система. Ако това се случи, нарушенията ще станат необратими.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Симптоми периферна невропатия
Клиничната картина на периферната невропатия зависи от вида на засегнатите нервни влакна. Симптомите може да не се проявят веднага: заболяването се проявява с нарастващ график, влошавайки се в продължение на много дни, месеци и дори години.
Основният симптом, на който пациентите обръщат внимание, е мускулната слабост – човек бързо се уморява, например при ходене или физическа работа. Други симптоми включват болка и мускулни крампи (в началните етапи крампите често се проявяват като малки потрепвания на повърхностните мускулни влакна).
Освен това клиничните симптоми се разширяват. Наблюдават се мускулни атрофични промени и дегенеративни процеси в костните тъкани. Нарушава се структурата на кожата, косата и нокътните плочи. Такива нарушения обикновено са причинени от увреждане на сетивните или вегетативните влакна.
Увреждането на сетивните нерви се характеризира с редица типични признаци, тъй като такива нерви изпълняват строго специфични функции. Например, способността за вибрационна чувствителност може да се влоши: човек спира да усеща допир, крайниците и особено пръстите започват да „изтръпват“. Често пациентът не може да усети дали носи ръкавици или чорапи. Също така им е трудно да определят размера и формата на предметите чрез допир. С течение на времето подобни проблеми водят до загуба на рефлекси, до нарушаване на усещането за пространствено положение на тялото.
Силната невропатична болка постепенно „разтърсва“ психоемоционалното състояние на пациента, ежедневната активност и качеството на живот се влошават. Ако болката се проявява предимно през нощта, тогава може да се появи безсъние, раздразнителност и да се влоши работоспособността.
Ако са засегнати нервните структури, отговорни за болката и температурната чувствителност, пациентът става нечувствителен към болка и температурни стимули. По-рядко се случва обратното - когато пациентът възприема дори леко докосване като силна и непоносима болка.
Ако се увредят клъстери от автономни нервни влакна, последствията могат да станат по-опасни - например, ако такива нерви инервират дихателните органи или сърцето, могат да се появят проблеми с дишането, аритмия и др. Често е нарушена функцията на потните жлези, нарушена е пикочната функция, кръвното налягане излиза извън контрол, в зависимост от това кои нерви са засегнати.
Първите признаци най-често се проявяват като болка в крайниците и мускулите, но се случва периферната невропатия да се прояви с други симптоми:
- загуба на чувствителност в пръстите или крайниците (това може да включва болка, температура или тактилна чувствителност);
- повишена чувствителност на пръстите или крайниците;
- усещане за „настръхване“ или парене по кожата;
- спастична болка;
- нестабилност на походката, нарушена двигателна координация и равновесие;
- нарастваща мускулна слабост;
- проблеми с дишането, сърдечната функция, уринирането, ерекцията.
Възможно е да има и други, неспецифични прояви на периферна невропатия, които трябва да бъдат съобщени на лекаря.
Периферна невропатия при деца
Появата на периферна невропатия в детска възраст най-често е наследствена. При много деца подобни невропатии се проявяват с развитието на симетрична, нарастваща мускулна атрофия - предимно от дистален тип.
Например, болестта на Шарко-Мари-Тут се предава по автозомно доминантен начин и е най-често срещаната. Патологията се характеризира с демиелинизация на увредени нервни влакна, с последваща ремиелинизация и хипертрофия, което води до деформация на нервите. В този случай най-често се засягат долните крайници.
Острата полирадикулоневропатия в детска възраст е малко по-рядка. Този вид детска невропатия се появява 15-20 дни след инфекциозно заболяване. Усложнението се проявява с нарушена чувствителност в долните крайници, симетрична слабост и загуба на рефлекси. Ако в процеса са включени булбарните мускули, се наблюдават трудности с дъвченето и преглъщането. Прогнозата за такова заболяване е сравнително благоприятна: като правило 95% от пациентите се възстановяват, но периодът на рехабилитация може да продължи до 2 години.
Форми
Периферната невропатия включва редица болезнени състояния, които, въпреки че имат общи характеристики, могат да бъдат доста разнообразни. Това ни позволява да разграничим различните видове периферни невропатии, което зависи както от локализацията на лезията, така и от механизма на развитие на патологията.
- Периферната невропатия на долните крайници е най-често срещаната от всички видове на това заболяване. Долните крайници страдат поради преобладаващо увреждане на дългите нерви, така че първите признаци обикновено засягат най-отдалечените части на краката - глезените. С течение на времето заболяването се придвижва по-високо, прасците и коленете са въвлечени в процеса: мускулната функция и чувствителност се влошават, кръвообращението е затруднено.
- Диабетната периферна невропатия е често срещано усложнение, което се среща при пациенти с диабет. Като правило, такава диагноза се поставя на пациенти с явни симптоми на увреждане на периферните нерви. Диабетната невропатия се характеризира с влошаване на чувствителността, нарушения на автономната нервна система, нарушения на уринирането и др. На практика това се проявява с изтръпване на краката и/или ръцете, проблеми със сърцето, кръвоносните съдове и храносмилателните органи.
- Периферната невропатия на лицевия нерв се проявява като едностранна парализа на лицевите мускули, причинена от увреждане на лицевия нерв. Лицевият нерв се разклонява на две, но е засегнат само един от клоновете. Ето защо признаци на невропатия с увреждане на лицевия нерв се появяват върху едната половина на лицето. Засегнатата област на лицето придобива „маскоподобен“ вид: бръчките се изглаждат, изражението на лицето изчезва напълно, може да се появи болка и чувство на изтръпване, включително в областта на ухото от засегнатата страна. Често се наблюдават сълзене, слюноотделяне и промени във вкусовите усещания.
- Периферната невропатия на горните крайници може да се прояви като увреждане на един от трите основни нервни връзки: радиалния нерв, медианния нерв или лакътния нерв. Съответно, клиничната картина ще зависи от това кой нерв е увреден. Най-честите симптоми, които се наблюдават при всякакъв вид увреждане на горните крайници, са силна болка, изтръпване на пръстите или на цялата ръка. Допълнителни признаци са общи прояви на невропатии: спастично потрепване на мускулите, усещане за „мравучкане“, влошаване на чувствителността и двигателната координация.
Класификацията се отнася и за преобладаващо увреждане на нервите. Както е известно, има три вида нерви и те са отговорни за чувствителността, двигателната активност и вегетативната функция. Съответно, периферната невропатия може да бъде от няколко вида:
- Периферната сензорна невропатия се диагностицира, когато сензорните нервни влакна са увредени. Патологията се характеризира с остра болка, изтръпване и повишена чувствителност (намалена чувствителност също се наблюдава, но много по-рядко).
- Периферната моторна невропатия възниква с увреждане на двигателните нервни влакна. Тази патология се проявява с мускулна слабост, която се разпространява от долните към горните отдели, което може да причини пълна загуба на двигателни способности. Нарушената двигателна функция е съпроводена с чести конвулсии.
- Периферната сензомоторна невропатия има смесен характер на увреждане и се проявява с всички изброени клинични признаци.
- Периферната автономна невропатия е лезия на нервите на автономната нервна система. Клиничната картина се характеризира с повишено изпотяване, нарушена потентност и затруднено уриниране.
Съществува и клинична класификация на периферната невропатия, според която се разграничават следните етапи на патологията:
- Субклиничен стадий на началните прояви.
- Клиничният стадий на невропатията е етапът на ярка клинична картина, която се разделя на следните категории:
- стадий на хронична болка;
- стадий на остра болка;
- етап без болка на фона на намалена или пълна загуба на чувствителност.
- Етап на късни последици и усложнения.
Усложнения и последствия
Периферната невропатия може значително да подкопае здравето на човек. По този начин не се изключва възможността за развитие на негативни последици и усложнения. На първо място, при периферна невропатия страда сензорната функция, което заплашва с усложнения като:
- силна „стреляща“ болка в областта на нервната инервация;
- усещане за чужд предмет под кожата;
- загуба на термична чувствителност, което от своя страна може да причини изгаряния, криотравма и др.
Въпреки това, по-сериозни усложнения могат да възникнат и при увреждане на автономната нервна система:
- влошаване на състоянието на кожата;
- косопад на мястото на инервация;
- хиперпигментация на кожата;
- нарушение на изпотяването;
- нарушаване на трофизма на кожата, образуване на ерозии, язви и дори гангрена на крайника.
Ако са засегнати нервите, отговорни за двигателната активност, може да се наблюдава изглаждане на коляното и други рефлекси. Често се появяват спазматични конвулсии, мускулна слабост и мускулна атрофия. В такива случаи заболяването често завършва с инвалидност.
Диагностика периферна невропатия
Диагнозата понякога е трудна поради разнообразието от симптоми на периферна невропатия. Повечето пациенти трябва да преминат през пълен курс на неврологична диагностика, за да се постави правилната диагноза.
Изследванията се извършват за откриване на диабет, витаминен дефицит и нарушения на съдовата и пикочно-половата система. Това е особено важно, ако е засегната инервацията на отделни органи или ако периферната невропатия е причинена от ендокринни или други нарушения.
Диагностичното изследване на мускулната сила помага за откриване на гърчова активност и увреждане на двигателните нервни клетки.
Инструменталната диагностика се предписва избирателно и може да включва следните процедури:
- Компютърна томография, магнитно-резонансна томография – позволяват ви да откриете причината за притискане на нервите (например, гръбначна херния, туморен процес).
- Електромиография - помага за проследяване на предаването на нервните импулси към мускулите.
- Изследването на нервната проводимост е диагностичен тест за предаването на нервни импулси чрез поставяне на електроди върху кожата.
Към кого да се свържете?
Лечение периферна невропатия
Лечението се основава на елиминиране на основната патология, която е причинила развитието на периферна невропатия. Например, ако захарният диабет е бил фактор за развитието на заболяването, тогава е необходимо първо да се установи контрол върху нивото на кръвната захар. Ако периферната невропатия е провокирана от дефицит на витамин В, тогава е важно да се установи допълнителен прием на мултивитамини, както и да се коригира диетата на пациента.
Често навременната медицинска намеса не само облекчава състоянието на пациента, но и помага да се спре по-нататъшното прогресиране на периферната невропатия. По-добре е обаче да се използва комбинация от различни методи на лечение.
На пациенти с периферна невропатия могат да бъдат предписани следните лекарства:
- Аналгетици – например, Парацетамол, нестероидни противовъзпалителни средства (Ибупрофен, Ортофен).
- Лекарства, насочени към подобряване на кръвообращението (Актовегин, Пентоксифилин).
- Витамини от група В (Ундевит, Неврорубин).
- Антихолинестеразни лекарства (Axamon, Proserin).
Ако периферната невропатия е тежка, лекарят може допълнително да предпише антиконвулсанти (например Сибазон), антидепресанти (жълт кантарион).
При силна болка се използват аналгетици с рецепта (Трамадол).
В случай на периферна невропатия с автоимунен произход се използват плазмафереза и интравенозно приложение на имуноглобулин - това позволява потискане на активността на собствената имунна система на организма и спиране на атаката върху нервните влакна.
Начин на приложение и дозировка |
Странични ефекти |
Специални инструкции |
|
Ортофен |
Дневната доза е 100-150 мг, разделена на 2-3 приема. |
Депресия, главоболие, стомашни болки, треперене на пръстите, раздразнителност. |
Ако лекарството ще се приема продължително време, е необходимо предварително да се осигури допълнителна защита на храносмилателната система. |
Актовегин |
Прилагайте интравенозно, 20-30 ml с 200 ml от основния разтвор, ежедневно в продължение на един месец. |
Съществува риск от алергия, включително развитие на анафилаксия. |
Преди започване на лечението е необходима тестова инжекция, за да се изключат алергии - 2 мл се прилагат интрамускулно. |
Неврорубин |
Прилагайте интрамускулно по една ампула дневно, докато острите клинични признаци изчезнат. |
Чувство на тревожност, тахикардия, храносмилателни нарушения. |
Дългосрочната употреба на лекарството (повече от шест месеца) може да причини развитие на обратна периферна сензорна невропатия, така че въпросът за дългосрочното лечение се обсъжда с лекаря индивидуално. |
Аксамон |
Прилагайте интрамускулно 5-15 mg до 2 пъти дневно в продължение на 10-15 дни, понякога до един месец. |
Тахикардия, гадене, повишено слюноотделяне и изпотяване. |
Аксамон усилва седативния ефект на много лекарства, така че трябва да бъдете внимателни, когато шофирате и работите с различни механизми. |
Трамадол |
Предписва се само от лекар при силна болка, 50 mg на доза. Дневният лимит на лекарството е 400 mg. |
Тахикардия, гадене, замаяност, повишено изпотяване, влошаване на зрението и вкуса. |
По време на периода на лечение е забранено да се консумира алкохол под каквато и да е форма. |
Физиотерапевтично лечение
Физиотерапията се използва доста често при периферна невропатия. Редовните и правилно подбрани процедури спомагат за възстановяване на загубената функционалност на мускулите и възстановяване на кръвоснабдяването на тъканите. Физиотерапевтичните методи обаче могат да се използват само след края на острия период на заболяването, както и по време на рехабилитационни мерки.
Успешно се използва електрофореза с лекарства, които подобряват метаболизма и съдовото кръвообращение. Процедурите за миоелектрична стимулация помагат на невроните да възстановят сензорните и двигателните си способности. По-добре е обаче изброените методи да се използват в комбинация.
Масажът, включително водният масаж, има механичен ефект, който ускорява кръвообращението и метаболитните процеси в болките в ръцете или краката.
Сеансите физиотерапия са задължителни за поддържане на мускулния тонус.
Народни средства
Известни са много народни средства, които облекчават състоянието на пациент с периферна невропатия. Силно ви съветваме обаче: когато използвате такива народни средства, първо трябва да се консултирате с вашия лекар.
Следните рецепти се считат от хората за най-ефективни.
- Коктейл с яйчни жълтъци и мед.
Необходимите съставки са един пресен яйчен жълтък, 4 ч.л. нерафинирано растително масло, 100 мл прясно изцеден сок от моркови и 2 ч.л. мед. Всички съставки трябва да се смесят добре в блендер. Полученото количество лекарство трябва да се пие дневно два пъти (сутрин и вечер) преди хранене.
- Солена вана.
Налейте гореща вода (приблизително 55°C) в леген до половината от обема. Добавете 200 г сол и 150 мл трапезен оцет. Потопете засегнатите крайници в разтвора за 20 минути. Процедурата се провежда ежедневно в продължение на 4 седмици.
- Глинена маска.
Разредете 120 г козметична глина с вода, докато достигне консистенцията на заквасена сметана. Нанесете сместа върху засегнатата област и оставете да изсъхне. Извършвайте процедурата ежедневно, докато състоянието се подобри постоянно.
- Масаж с камфорово масло.
Камфорово масло се втрива в засегнатата област с леки масажиращи движения, след което се оставя да попие за четвърт час. След това засегнатата област се интензивно разтрива със спирт и се увива топло. Процедурата се повтаря всеки ден, за предпочитане през нощта, в продължение на 4 седмици.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ]
Билколечение
Можете да добавите лечение с лечебни растения към народното лечение. Най-простият и ефективен метод се счита за следния: листа от пролетна коприва се разстилат на пода и се ходи по тях с боси крака.
Следните методи също могат да подобрят ефекта от основното лекарствено лечение:
- Приготвя се запарка от дафинов прах и семена от сминдух. За приготвяне на запарката се запарват 2 чаени лъжички дафинов прах и 2 пълни супени лъжици семена от сминдух в термос от 1 литър. Запарват се 2 часа, прецеждат се и се пият малко по малко през целия ден.
- Запарете 2 супени лъжици невен в 200 мл вряща вода, оставете за половин час. Приемайте по 100 мл на ден в продължение на един месец.
- Пригответе вана с борови клонки и лют червен пипер. Сварете половин килограм борови клонки в 3 литра вода, добавете 2 супени лъжици смлян пипер, изсипете в леген. Разредете с вода, така че разтворът да не е твърде горещ. Парете краката си за около половин час, за една нощ.
Хомеопатия
Като допълнение към основната терапия, можете да обмислите и употребата на хомеопатични лекарства:
- Аконит - използва се при суха кожа, изтръпване, тремор, крампи.
- Алумен – използва се при непоносим сърбеж, язви, парестезия.
- Аргентум нитрикум – подходящ за лечение на диабетна невропатия.
- Карцинозинум е показан при забавено зарастване на рани и гнойни процеси в крайниците, засегнати от невропатия.
- Колхикум се използва при невропатия, която е съпроводена с увреждане на ставите.
- Графит - особено подходящ за лечение на синдром на диабетно стъпало.
- Mercurius solubilis е показан при сърбеж на кожата и трофични нарушения.
- Фосфор - използва се при усложнения на невропатия.
- Secale cornutum се препоръчва при суха гангрена и парестезия.
Дозите на изброените лекарства са индивидуални: те се предписват от лекар-хомеопат след лична консултация.
Хирургично лечение
Може да се наложи хирургическа интервенция, ако периферната невропатия е свързана с туморни процеси, които притискат нервите. Хирургичното лечение е подходящо и при вертебрални хернии и мононевропатии. По този начин, притискането на нервите може да се елиминира чрез прерязване на сухожилията или мускулните влакна. Ето как се лекува синдромът на карпалния тунел.
Предотвратяване
Най-добрият вариант за предотвратяване на периферна невропатия е правилното хранене със здравословни храни, като същевременно се отказват тютюнопушенето и употребата на алкохол. Статистиката, предоставена от СЗО, показва, че приблизително 80% от невропатиите възникват в резултат на метаболитни нарушения и хронични интоксикации.
Пациентите, страдащи от диабет, трябва постоянно да следят нивата на кръвната си захар. Когато нивата на захарта са повишени, глюкозата има токсичен ефект върху невроните.
Хората, които прекарват много време „на крак“, трябва да обърнат специално внимание на качеството на обувките, които носят. Обувките трябва да са удобни и висококачествени.
Редовното ходене се препоръчва като превантивна мярка, тъй като активира имунната система и подобрява сърдечно-съдовата система. Добрият нощен сън в удобно легло и добре проветриво помещение също помага за възстановяване на нервите.
Прогноза
При навременно търсене на медицинска помощ и правилно лечение на заболяването, прогнозата за периферна невропатия може да се счита за благоприятна.
В случай на наследствена етиология на периферната невропатия е невъзможно да се говори за пълно излекуване, но има възможност за забавяне на по-нататъшното развитие на заболяването. Като правило, компетентната терапия и промените в начина на живот могат да облекчат болезнените симптоми и да удължат трудоспособността на пациентите.
Ако потърсите медицинска помощ късно и се развият усложнения, прогнозата не може да се счита за благоприятна: много пациенти, диагностицирани с периферна невропатия, впоследствие стават инвалиди.

