
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Невролептичен синдром
Медицински експерт на статията
Последно прегледани: 04.07.2025

Невролептичният синдром (НМС) е рядко, но животозастрашаващо състояние, уникална реакция на организма към прием на невролептични лекарства, която се характеризира с поява на повишена телесна температура, мускулна ригидност, промени в психичното състояние и нарушаване на регулацията на вегетативната нервна система. НМС най-често се развива скоро след началото на лечението с невролептици или след повишаване на дозата на приеманите лекарства.
Епидемиология
Невролептичният синдром се среща с честота 0,07-2,2% от случаите при пациенти, приемащи невролептици. По-често се среща при мъжете, отколкото при жените, в съотношение 2:1. Средната възраст на пациентите е 40 години.
Ако лечението на основното заболяване вече е започнало, честотата на невролептичния синдром ще зависи от няколко фактора - избраното лекарство, физическото и психическото състояние на пациента и предишни травми на главата. Първите признаци се развиват в началото на лечението, на 15-21-ия ден. Една трета от случаите на НС са по-вероятно свързани с особеностите на режима на лечение - бързо увеличаване на дозата или въвеждане на допълнителни групи лекарства с усилен ефект. Един пример е при лечение с аминазин и халоперидол, за по-бързо постигане на антипсихотичен ефект. Също така, екстрапирамидните промени могат да се влошат поради рязкото спиране на лекарствата - "синдром на отнемане".
Невролептичният синдром и злокачественият невролептичен синдром се развиват не само при пациенти със здрава психика, но и при такива, които имат анамнеза за шизофрения, афективни разстройства, шизоафективна психоза, както и патологии на мозъка, придобити вътреутробно или по време на раждане (токсикоза по време на бременност при майката, недоносеност, инфекции, претърпени от майката през първата половина на бременността, заплитане и удушаване на пъпната връв, родови травми, недоносеност). Тези факти показват, че мозъкът на пациента вече е получил органични увреждания в ранна възраст и е по-уязвим.
Що се отнася до пациентите, които нямат анамнеза за ранно органично увреждане на мозъка, непоносимостта към невролептични лекарства може да провокира нарушение на водно-електролитния баланс и изтощение.
Причини невролептичен синдром
НС се отнася до група неврологични разстройства, които се развиват в резултат на прием на антипсихотични лекарства. По естеството на проявлението НС са много разнообразни, могат да бъдат както остри, така и хронични. В зората на разработването на режима на лечение с аминазин, промените в мозъка са се считали за нормални явления и много лекари са вярвали, че това е признак за положителна динамика на лечението. С течение на времето обаче, по-задълбоченото проучване на това явление разкрива редица много сериозни и в някои случаи необратими психосоматични промени.
Въпреки това, най-висококачествените резултати от лечението се постигат след употреба на невролептици, дори ако не вземем предвид факта, че една трета от случаите на болестта на Паркинсон са провокирани от тяхната употреба. НС оказва негативно влияние върху личността на човек - той става асоциален, губи работоспособността си, качеството му на живот намалява.
Различават се три стадия на проявление на разстройството - ранен, продължителен и хроничен. Според естеството на симптомите се разграничават следните форми:
- невролептичен паркисонизъм;
- остра дистония;
- акитозия;
- тардивна дискинезия;
- невролептичен малигнен синдром.
Причините за развитието на невролептичен синдром при прием на антипсихотици все още не са напълно установени. Лекарите са предложили хипотеза, че причината за разстройството е блокирането на допаминовите рецептори, което води до дисбаланс на невротрансмитерите и прекратяване на комуникацията между таламуса и подкорковите структури.
Рискови фактори
Невролептичният синдром може да се развие не само от прием на антипсихотици, но и по други причини. Рискови фактори за развитие на невролептичен синдром:
Дългосрочна терапия с атипични антипсихотични лекарства:
- бутирофенони - халоперидол, домперидон, бенперидол;
- фенотиазини – дибензотиазин, тиодифениламин, парадибензотиазин;
- тиоксантени - клопиксол, труксал, флуанксол.
Странични ефекти на лекарствата при антипсихотично лечение:
- високи начални дози невролептици;
- лечение с висококомпонентни невролептици без ясна дозировка;
- инжектиране на невролептици;
- лечение на основното психично заболяване в случай на явно екстрапирамидно разстройство;
- твърде бързо увеличаване на дозата на лекарствата;
- приложение на лекарства, несъвместими с невролептици.
Записване в анамнезата на характерни черти:
- предписване на електроконвулсивна терапия (ЕКТ) без поставяне на диагноза и наблюдение на благосъстоянието;
- фактът на дехидратация;
- фактът на физическо изтощение (недостатъчно или неадекватно хранене);
- факт на психомоторна възбуда;
- кататония;
- хроничен алкохолизъм;
- водно-електролитен дисбаланс;
- дисфункция на щитовидната жлеза.
Органично увреждане на мозъчната тъкан:
- травматично мозъчно увреждане;
- енцефалопатия, причинена от травма;
- деменция;
- персистиращо екстрапирамидно разстройство.
Патогенеза
Същността на неврологичното разстройство е слаба невронна проводимост в близост до базалните ядра. Патогенезата на невролептичния синдром е в потискането на допаминергичната невротрансмисия, което причинява екстрапирамидни нарушения и повишен мускулен тонус. В резултат на това се освобождава калций и мускулната тъкан постепенно се разрушава. Едновременно с това се блокират вегетативните центрове в хипоталамуса, което води до загуба на контрол върху производството на топлина и е причина за висока температура. Също така, допаминовата блокада на вегетативните ядра води до хиперкатехоламинемия, хиперсимпатикотония и хиперкортизолемия. Тези промени са анормални и представляват пряка заплаха за живота.
Лечението с невролептици обаче не винаги може да причини тежки неврологични промени. Предразполагащите фактори също играят важна роля - режимът и продължителността на лечението, основните и допълнителните лекарства, черепно-мозъчните травми и физическото състояние на пациента.
Антипсихотиците са много силни лекарства и при продължителен прием, самолечение или увеличаване на предписаните дози, те могат да доведат до сериозни психосоматични промени, инвалидизация и асоциализация. Поради това те трябва да се приемат с повишено внимание, а на пациента да се окаже необходимата помощ и подкрепа.
Симптоми невролептичен синдром
Невролептичният синдром се основава на група симптоми, които, ако бъдат забелязани на ранен етап, могат да помогнат за избягване на сериозни психични разстройства в бъдеще. Ключови симптоми на невролептичния синдром:
- влошаваща се мускулна слабост и висока температура. Може да се изрази като лека мускулна хипертоничност и да достигне точката на невъзможност за движение (симптом на "оловната тръба").
- поява на симптоми от групата на екстрапирамидните разстройства - поява на хорея, дизартрия, брадикинезия, невъзможност за преглъщане поради спазъм на дъвкателните мускули, неконтролирани движения на очите, „скитащ поглед“, хиперекспресивни изражения на лицето, повишени рефлекси, треперене на ръцете, краката, главата, невъзможност за поддържане на равновесие, загуба на пространство, затруднено ходене.
- висока температура, до 41-41 градуса, изискваща спешна медицинска намеса.
- соматични отклонения - поява на тахикардия, скокове в кръвното налягане, бледа кожа и хиперхидроза, слюноотделяне, енуреза.
- водно-електролитен дисбаланс, изтощение - хлътнали очи, сухи лигавици, отпусната кожа, налеп по езика.
- психични разстройства - тревожност, делириум, поява на кататония, замъгляване на съзнанието.
Първи признаци
НС, като правило, не започва рязко, следователно първите признаци на невролептичен синдром ще помогнат да се разпознае началото на заболяването навреме, когато то може да бъде спряно много бързо и без вреда за здравето.
Брадикинезия - затруднението в движенията става забележимо, те са бавни, завоите са трудни. Движенията се случват в непълен обем, стъпаловидно - симптомът на "зъбно колело", пациентът не може да поддържа равновесие, става трудно да се движи, треморът се разпространява към главата, ръцете, краката, изражението на лицето е по-скоро като маска, говорът е забавен или липсва, слюноотделянето е повишено. Психическите промени в личността стават по-забележими - депресия, необщителност, лошо настроение, инхибиране на мисленето.
Този синдром се развива през първата седмица от терапията и е по-често срещан при по-възрастни хора.
Паркинсонизмът е особено изразен при лечение със слабо свързващи невролептици (халоперидол, флуфеназин, трифтазин). Паркинсонизмът е изключително рядък при лечение с атипични антипсихотици.
Паркинсонизмът, предизвикан от лекарства, е краткотраен и отшумява след спиране на лечението, но има спорадични случаи, при които симптомите са необратими и продължават цял живот.
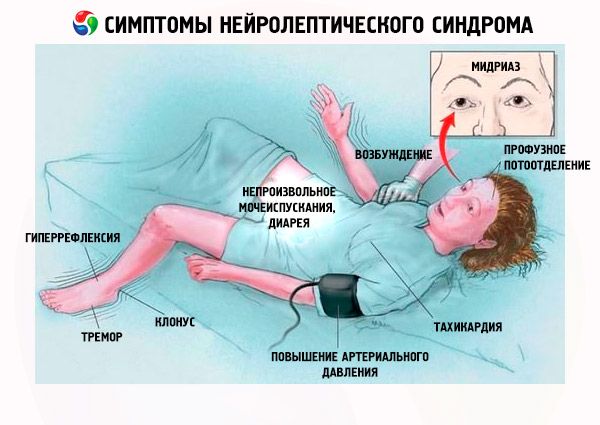
По този начин, първите клинични признаци на невролептичен синдром са следните:
- Мускулна ригидност.
- Хипертермия (температура > 38°C).
- Изпотяване.
- Слюноотделяне.
- Бледност на кожата.
- Дисфагия.
- Диспнея.
- Тахипнея, респираторен дистрес (в 31% от случаите).
- Тахикардия.
- Повишено или лабилно кръвно налягане.
- Хипоксемия.
- Тремор.
- Инконтиненция на урина и изпражнения.
- Нарушение на походката.
- Психомоторна възбуда.
- Делириум, летаргия, ступор, кома.
 [ 25 ]
[ 25 ]
Етапи
Точните причини за екстрапирамидните разстройства не са установени, но повечето специалисти в областта на психиатрията и неврологията се придържат към хипотезата за блокиране на допаминовите рецептори с последващо разрушаване на връзката между таламуса и подкорковата зона. Нарушенията могат да бъдат провокирани от прием на всякакви невролептични лекарства, но са най-силно изразени след терапия с типични антипсихотични лекарства.
Разграничават се следните етапи на невролептичен синдром:
- Образуване на невролептичен паркисонизъм. Движенията стават прекъснати, човекът е неактивен, лицевите мускули са неподвижни, появяват се слюноотделяне и изпотяване, трудно се концентрира, способността за запомняне и усвояване на информация намалява, интересът към околния свят се губи.
- Остра дистония. Възниква или в началото на лекарствената терапия, или след увеличаване на дозата на основното лекарство. Появяват се неволеви мускулни спазми, причиняващи дискомфорт, а в тежки случаи водещи до изкълчвания на ставите.
- Ранни или късни форми на акатизия. Повишена двигателна активност, нужда от движение, действия. Човекът се чувства тревожен, притеснен, постоянно докосва или дърпа дрехи. Състоянието често се влошава от депресия, която усложнява протичането на първоначалното заболяване и дори може да доведе до самоубийство.
- Състояние на тардивна дискинезия. Развива се след дълъг период от началото на лечението, среща се предимно в напреднала възраст. Характеризира се с мускулни спазми, нарушаване на походката, проблеми със социализацията, нарушения на говора.
- Образуване на злокачествен невролептичен синдром. MNS представлява една четвърт от всички случаи на усложнения след лечение с невролептици. Опасността е, че дори при спешна хоспитализация и интензивна терапия, благоприятен изход не е гарантиран и промените в личността вече са необратими.
Форми
В зависимост от скоростта на развитие е прието да се разграничават остро, продължително и хронично невролептично разстройство. При острата форма, развиваща се в ранните етапи на лечението, не се наблюдават сериозни необратими промени. За нормализиране на състоянието е достатъчно да се отмени или намали дозата на невролептиците.
При продължителна терапия с антипсихотични лекарства се наблюдава продължителен курс, но това състояние е по-тежко и в зависимост от тежестта на лезиите може да се наложи лечение под наблюдение в болнична обстановка. Симптомите изчезват в рамките на няколко месеца след прекратяване на приема на лекарството.
Хроничната форма възниква на фона на сравнително продължителна употреба на невролептици; всички промени вече са необратими и не се коригират в зависимост от тактиката на лекарственото лечение.
Симптоми, които обединяват видовете невролептичен синдром:
- Летаргия, мудност, лоша ориентация в пространството, проблеми с движението, мускулни спазми и тремор.
- Апатия, депресивно настроение, асоциалност.
- В случай на злокачествена прогресия – пълна неподвижност, липса на контакт, хипертермия.
НС е много сериозно състояние, което изисква не само компетентно и навременно лечение, но и грижи за пациента, за да се предотврати развитието на вторична инфекция, декубитални рани, пневмония и случайни наранявания.
Злокачествен невролептичен синдром
В резултат на продължителна невролептична терапия се развива животозастрашаващо усложнение като злокачествен невролептичен синдром. Той обаче може да се развие и след прием на други лекарства, които блокират допаминовите рецептори. MNS представлява една четвърт от всички случаи на усложнения след лечение с невролептици. Опасността е, че дори при спешна хоспитализация и курс на интензивна терапия, благоприятен изход не е гарантиран и промените в личността вече са необратими.
Важно е да се диференцира злокачественият невролептичен синдром от други заболявания, за да се окаже помощ на ранен етап. Клиничната картина е най-подобна на:
- серотонинов синдром;
- летална кататония;
- инфекциозни заболявания - енцефалит, тетанус, менингит, бяс, сепсис;
- епилептиформно състояние;
- абстиненция (алкохол, барбитурати, успокоителни);
- исхемичен инсулт;
- злокачествена форма на хипертермия;
- топлинен удар, прегряване;
- отравяне с лекарства (амфетамин, салицилати, соли на тежки метали, органофосфорни съединения, антихолинергици, стрихнин, литий);
- автоимунни нарушения;
- Тумори на ЦНС.
Екстрапирамиден невролептичен синдром
Лечението с невролептици в по-голямата част от случаите води до двигателни, вегетативни и психични нарушения. Екстрапирамидният невролептичен синдром е набор от симптоми, показващи увреждане на пирамидалните структури на мозъка. Тази категория включва случаи на паркисонизъм, дистония, тремор на ръцете, главата, хорея, акатизия, миоклонични припадъци. Двигателните нарушения, причинени от прием на антипсихотици, се разделят на:
- Паркинсонизъм. Характеризира се с лек ход, огледални лезии, високи нива на пролактин, забавяне на движенията, инхибиране, загуба на равновесие, блуждаещ поглед, слабост и ограничен обхват на движение.
- Остра дистония.
- Остра акатизия. Характеризира се с тревожност, постоянна нужда от движение, повтарящи се движения, депресия, асоциалност.
- Тардивна дискинезия.
Екстрапирамидният невролептичен синдром може да бъде провокиран от прием на други лекарства (калциеви антагонисти, антидепресанти, холиномиметици, литиеви препарати, антиконвулсанти). Екстрапирамидните разстройства изискват специализирана медицинска помощ в болнична обстановка; без подходящо лечение съществува висок риск от смърт.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
Синдром на невролептичен дефицит
Лечението с типични невролептици води до невролептичен дефект, който не винаги е обратим след спирането им. Синдромът на невролептичния дефицит се характеризира с афективно разстройство, потискане на когнитивните и социалните функции. Симптомите до голяма степен са подобни на развитието на шизофрения и се разделят на първични и вторични. Първичната е пряко свързана със заболяването, докато вторичната е свързана със страничния невролептичен ефект и може да се коригира с медикаменти.
Синдромът на невролептичния дефицит има следните симптоми:
- Потисната воля, мудно, безинициативно състояние, липса на емоционална реакция към събитията. Интересът към живота намалява, мотивацията отсъства, обичайните интереси не предизвикват никаква реакция, човекът ограничава кръга на общуване и се затваря в себе си.
- Забавяне на двигателната и умствената активност, намалена скорост на мисълта, невъзможност за концентрация върху задача, намалена памет, усещане за „празнота“ в главата и, като следствие, намален интелект.
- Отдръпване от обществото, откъснатост, депресивно състояние, придружено от нарушения на съня, тревожност, раздразнителност и гняв, акатизия. В практиката има случаи, когато невролептичен синдром без подходящо лечение и грижи, съчетан с депресия, е довел човек до самоубийство.
Остър невролептичен синдром
В зависимост от продължителността на заболяването е прието да се прави разлика между остър, продължителен и хроничен вариант на протичане на невролептичния синдром. Острият невролептичен синдром е ранна форма на заболяването, развиваща се в първите дни от медикаментозното лечение на основното заболяване. На този етап рязкото спиране на лекарството води до връщане към първоначалното състояние.
Протичането на заболяването е съпроводено с редица симптоми, които не могат да бъдат групирани като уникални, което значително забавя диференциалната диагностика. Честите признаци включват забавяне на движенията, замъгляване на съзнанието, нарушено мислене, затруднено движение („зъбно колело“), нарушена координация, треперене на ръцете и главата (паркинсонизъм). Пациентът е необщителен, не показва емоции, затворен е в себе си, изражението на лицето е неизразително. Характерна черта е хиперкинезата (натрапчиви, циклично повтарящи се движения, които не могат да бъдат спрени с воля, само след прилагане на успокоителни).
Ако продължите приема на лекарствата, това може да се трансформира в най-тежката форма - злокачествен невролептичен синдром. В допълнение към гореспоменатите невропсихиатрични симптоми, се появяват и соматични промени - висока температура (41-42 градуса), пълна неподвижност. Ако на този етап не се приложи интензивна терапия, тогава вероятността от смърт е висока.
Усложнения и последствия
Всяко лекарство, освен положителен ефект, има и друг ефект върху организма. Това важи особено за невролептиците. Ако се приемат за дълъг период от време или дозата се увеличи рязко, се развиват следните последствия и усложнения на невролептичния синдром:
- Всички движения са ускорени, човек трябва да се движи непрекъснато, да ходи и то много бързо. Възможно е да се спре двигателната активност на човек само с помощта на успокоителни.
- Друга характерна черта е постоянното движение на очите - погледът е мимолетен, не се фиксира върху нищо за дълго време, има изразена мимична игра, човекът често изплезва езика си. Наред с това се отбелязва и появата на хиперлордоза.
- Засягат се лицевите мускули, което води до промяна в обичайните черти на лицето, като това състояние може да остане фиксирано.
- Наред с физическите промени, лечението с невролептици е съпроводено с депресивни състояния.
- Стомашно-чревни нарушения - забавено слюноотделяне, тежест в епигастриума, усещане за "спукване" в областта на черния дроб.
При рязко спиране на невролептиците се появяват агресия, болка в цялото тяло, болки, нарушения на съня, депресивни състояния - пациентът е плачлив, неспокоен. Най-опасното при рязкото спиране на лекарството е, че може да възникне рецидив на основното заболяване, с което е било преодоляно с помощта на тези лекарства. В тази ситуация е необходимо да се свържете с Вашия лекар с проблема, за да може той да намали оптималната доза на лекарството. Това ще подготви организма за завършване на курса и няма да причини голяма вреда на психосоматично ниво.
Други потенциални усложнения на невролептичния синдром включват:
- Остра некроза на скелетните мускули.
- Бъбречна недостатъчност.
- Сърдечни аритмии и миокарден инфаркт.
- Аспирационна пневмония.
- Дихателна недостатъчност.
- Белодробна емболия и дълбока венозна тромбоза.
- Чернодробна недостатъчност.
- ДИК синдром.
- Рецидив на психично заболяване след прекратяване на приема на невролептици.
Диагностика невролептичен синдром
Екстрапирамидният синдром като такъв няма общоприети диагностични критерии, следователно диагнозата на невролептичния синдром се свежда до изключване на подобни патологични състояния. Диференциацията обаче може да бъде трудна при летална кататония, злокачествена хипертермия с ненаследствен характер, серотонинов синдром. За потвърждение се събира анамнеза, провежда се серия от анализи и функционални тестове и се предписват всички необходими изследвания.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
Тестове
Най-информативните тестове за невролептичен синдром се основават на изследването на биологично активни течности в тялото, а именно:
- провеждане на общ кръвен тест (повишена СУЕ до 70 mm/h, нисък процент левкоцити, нисък процент протеинови фракции в серумната проба, урея и креатинин над нормата).
- урина за клиничен анализ;
- артериална кръв за определяне на нивото на газово съдържание в нея (повишено съдържание на азот).
- чернодробни функционални тестове;
- кръвен серум и урина за токсикологични изследвания;
- пункция за анализ на цереброспинална течност, за да се изключат менингит, енцефалит и др.;
- определяне на скоростта на съсирване на кръвта.
Ако изследванията покажат значителни отклонения от нормата, инструменталната и диференциалната диагностика изключват други заболявания, пациентът с невролептичен синдром се нуждае от хоспитализация и допълнително лечение. В зависимост от формата и стадия на заболяването, можем да говорим за по-нататъшната прогноза за здравето на пациента.
 [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
Инструментална диагностика
Най-информативните лабораторни изследвания включват изследването на биологично активни течности на тялото, а именно:
- провеждане на общ кръвен тест;
- урина за клиничен анализ;
- артериална кръв за определяне на нивото на газово съдържание в нея;
- чернодробни функционални тестове;
- кръвен серум и урина за токсикологичен скрининг;
- пункция за анализ на цереброспинално-мозъчната течност;
- определяне на скоростта на съсирване на кръвта.
Инструменталната диагностика на невролептичния синдром се извършва на два етапа:
- организация на рентгенографията на гръдния кош;
- Целта на електроенцефалографията е да се следи електрическата проводимост на импулсите в мозъка.
Резултатите от NS тестовете показват следните данни:
- откриване на левкоцитоза, изместване на формулата наляво;
- висока креатин фосфокиназа;
- потвърждение на метаболитна ацидоза.
Злокачественият невролептичен синдром се индикира от електролитен дисбаланс, високи нива на аланин аминотрансфераза, аспартат аминотрансфераза, алдолаза, лактат дехидрогеназа или млечна киселина, ниски нива на серумно желязо, високи нива на азот в кръвта, разграждане на мускулни протеини и появата им в урината.
Диференциална диагноза
Разпознаването на невролептичния синдром в ранен етап може да бъде доста трудно, главно защото симптомите му се приписват на основното заболяване. Опасно е също така да се пропуснат първите симптоми, защото късната диференциална диагноза на невролептичния синдром води до неговото злокачествено развитие, което влошава психосоматичното състояние на пациента и може да бъде необратимо.
Диагностицирането и диференцирането на това състояние е трудно поради широкия спектър от подобни състояния. По време на прегледа е необходимо да се изключи фактът:
- доброкачествен невролептичен екстрапирамиден синдром (проявява се без повишаване на температурата);
- загуба на яснота на съзнанието, процеси на рабдомиолиза);
- кататонично състояние (необходимо е да се изяснят данните при събиране на анамнеза);
- менингит;
- енцефалит;
- кръвоизливи в подкорката на мозъка (потвърдени след лумбална пункция);
- топлинен удар (кожата е суха, а мускулите, в сравнение с нервната система, са хипотонични);
- изключете възможността за злокачествена хипертермия (анамнезата може да включва облекчаване на болката с помощта на халогениран анестетик, инжекции със сукцинилхолин);
- неконвулсивна епилепсия;
- треска с инфекциозна етиология;
- серотонинов синдром (анамнеза за прием на антидепресанти, диария, гадене, но без значителна мускулна атрофия);
- отравяне (амфетамини, кокаин, алкохол, барбитурати).
Към кого да се свържете?
Лечение невролептичен синдром
Медицинската тактика в случай на невролептичен синдром при пациенти изисква възможно най-бързото спиране на основния невролептик с последващо поетапно възстановяване на всички функции. Лечението на невролептичния синдром се извършва, както следва:
- Приемът на невролептици или други лекарства, причинили нарушенията (литий, антидепресанти, сетрони), се спира.
- Прекратяване на приема на лекарства, които влошават проявите на рабдомиолиза.
- Отстраняване на остатъци от лекарства, детоксикация – стомашна промивка, чревна промивка, приложение на ентеросорбент, приложение на диуретици и, ако е показано, пречистване на плазма.
- Предписва се дантролен - лекарство, което блокира освобождаването на калций от мускулните клетки, елиминира мускулното напрежение, нормализира температурата и блокира растежа на рабдомиолизата.
- Провеждане на процедура за електроконвулсивна терапия.
- Въвеждане на допаминови антагонисти и лекарства, които го коригират - амантадин, бромокриптин. Необходимо е предписване на циклодол, мидокалм, баклофен. За намаляване на мускулния тонус.
- За освобождаване на допамин – дексаметазон, метилпреднизолон.
- Възстановяване на водно-електролитния баланс. Мониторинг на нивата на електролитите, захарта, превантивни мерки по отношение на бъбречната функция.
- Предотвратяване на развитието на стомашна язва – приложение на ранитидин, омепразол.
- Предотвратяване на образуването на кръвни съсиреци.
- Нормализиране на телесната температура, антиперитонеални средства, литична смес, студ върху големи артерии.
- Непрекъснати грижи за пациента – превенция на декубитални рани и пневмония.
Делиричното състояние след прием на циклодол, бомокриптин представлява минимална опасност и лесно се блокира със седативи, но хипертермията, мускулните спазми и неподвижността представляват пряка заплаха за живота.
Спешна помощ при невролептичен синдром
Невролептичният синдром може да се нарече негативна последица от лечението с антипсихотични лекарства. Спешната помощ при невролептичен синдром е насочена към елиминиране на животозастрашаващи симптоми. Симптомите се проявяват в три области:
- Вегетативен. Появата на тахикардия, понижено кръвно налягане, изпотяване, слюноотделяне, уринарна инконтиненция, бледа кожа, фоточувствителност, летаргия и обща слабост.
- Неврологични. Повишен тонус на гладките мускули, намалена гъвкавост на крайниците като "зъбно колело", конвулсии, треперене на ръцете, краката, главата, хипермобилност. Мускулите на лицевия череп и изражението на лицето са неподвижни ("маскоподобни"), поява на синдром на Куленкампф-Таранов (конвулсии на преглъщащите мускули, съчетани с необходимост от изпъване на езика).
- Психично. Поява на тревожност, вътрешно безпокойство, хипермобилност, настойчивост, проблеми със съня.
Най-опасното състояние по време на лечение с невролептици е злокачественият невролептичен синдром. Той се характеризира с критична хипертермия, вегетативни нарушения и развитие на токсичен дерматит.
Спешната помощ при невролептичен синдром се състои от следното:
- Пълно спиране на невролептиците и хоспитализация в интензивното отделение.
- Прилагане на антипиретични лекарства.
- Борба с дехидратацията и водно-електролитния дисбаланс.
- Амантадин интравенозно, след стабилизиране на състоянието - перорално.
- Бензодиазепини интравенозно.
- Подобряване на микроциркулацията на кръвта.
- При проблеми с дишането – изкуствена вентилация.
- Сондиране на стомаха през носната кухина – за хранене и хидратация.
- Хепарин за подобряване на течливостта на кръвта.
- Превантивни мерки за предотвратяване на вторична инфекция.
- Ако е необходимо, може да се извърши електроконвулсивна терапия.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ]
Лечение с наркотици
Екстрапирамидните разстройства, както и други психосоматични разстройства, изискват спешна лекарствена корекция. Лекарствата за невролептичен синдром се предписват в зависимост от формата и стадия, така че дозировката на основните лекарства може да бъде коригирана от лекаря.
В случай на дискинезия, за облекчаване на състоянието, акинетон се предписва в доза от 5 mg, ако не е наличен - аминазин, 25-50 mg чрез инжектиране + 2% разтвор на кофеин под кожата. Акинетон не може да се предписва с леводопа - това влошава дискинетичното разстройство, когато се приема с алкохол, работата на централната нервна система се потиска. Аминазин не може да се предписва при цироза, хепатит, микседем, бъбречна недостатъчност, сърдечни дефекти, тромбоемболизъм, ревматизъм, артрит, както и при алкохолна, барбитуратна, лекарствена интоксикация.
В случай на екстрапирамиден синдром в острата фаза се прилагат антипаркинсонови коректори - циклодол от 6 до 12 мг, акинетон, инжекция с треблекс (прилага се само в комбинация с флуспирилен в една инжекция) за облекчаване на мускулни спазми и нормализиране на двигателната активност. Циклодол трябва да се предписва под постоянно наблюдение от лекар, тъй като във високи дози може да провокира делириумни състояния и повръщане.
Наред с медикаментозното лечение, положителна динамика се постига чрез провеждане на плазмено пречистване, което напълно елиминира екстрапирамидното разстройство след 2-3 процедури, отслабва проявата на акинезия, мускулен хипертонус, тремор, хиперкинезия. Депресивното състояние, меланхолията преминават, емоционалното състояние се нормализира.
Предотвратяване
Употребата на невролептични лекарства трябва да бъде под наблюдението на лекуващия лекар, при стриктно спазване на дозите и периодите на приложение. Превенцията на невролептичния синдром се състои в наблюдение на физическото и психическото състояние на пациента и наблюдение на жизнените му функции.
Ако психичното разстройство, за което са предписани невролептици, изисква продължаване на терапията след появата на невролептичен синдром под каквато и да е форма, тогава повторният курс може да бъде възобновен само след елиминиране на симптомите на НМС.
Освен това, повторният курс на невролептични лекарства се провежда само под клинично наблюдение в болнична обстановка. Това е жизненоважно, тъй като ще помогне за предотвратяване на рецидив на невролептичния синдром и ще избегне животозастрашаващи усложнения.
Невролептиците са много силна група лекарства; неконтролираната употреба и самолечението могат да доведат не само до потискане на мозъчната функция, загуба на яснота на съзнанието и социална изолация, но и до смърт.
Прогноза
Дългосрочната употреба на невролептици често причинява усложнения в бъдеще. Прогнозата на невролептичния синдром се усложнява допълнително от факта, че в повечето случаи се развива вторична форма на заболяването, която се характеризира с тежко протичане и преобладаване на неврологични нарушения. Това води до злокачествен ход на заболяването и може да доведе до смърт.
Сред патологиите, развиващи се на базата на вторичен и злокачествен невролептичен синдром, са регистрирани случаи на рабдомиолиза (изчерпване на мускулните влакна и тъканна атрофия) и функционални респираторни нарушения - случаи на белодробна емболия, аспирационна пневмония, белодробен оток, респираторен дистрес синдром. Засегната е и храносмилателната система (развитие на чернодробна недостатъчност), сърдечно-съдовата система (нарушен ритъм, електрическа проводимост на сърцето до неговия арест), мултифокални инфекции на организма (отравяне на кръвта, инфекциозни заболявания на пикочно-половата система), увреждане на нервната система - развитие на мозъчна недостатъчност.
Без подходящо лечение, първичният факт на НС се развива в по-тежка форма на протичане, но дори и при правилно лечение, рецидивите не са изключени. Следователно, заболяването изисква стриктно спазване на лекарските предписания и допълнителни грижи за човека.
В момента смъртността от невролептичен синдром се оценява на 5-11,6%. Смъртността се причинява от едно или повече усложнения (напр. дихателна недостатъчност, сърдечно-съдов колапс, бъбречна недостатъчност, аритмия, тромбоемболизъм, дисеминирана интраваскуларна коагулация). Бъбречната недостатъчност е причина за смърт в 50% от случаите.
 [ 70 ]
[ 70 ]

