
Цялото съдържание на iLive е медицински прегледано или е проверено, за да се гарантира възможно най-голяма точност.
Имаме строги насоки за снабдяване и само свързваме реномирани медийни сайтове, академични изследователски институции и, когато е възможно, медицински проучвания, които се разглеждат от специалисти. Имайте предвид, че номерата в скоби ([1], [2] и т.н.) са линкове към тези проучвания.
Ако смятате, че някое от съдържанието ни е неточно, остаряло или под съмнение, моля, изберете го и натиснете Ctrl + Enter.
Отделяне на фетално яйце в началото на бременността
Медицински експерт на статията
Последно прегледани: 04.07.2025
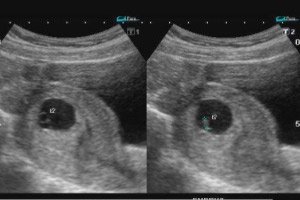
Един от проблемите, които възникват в ранните етапи на бременността, е отделянето на яйцеклетката. Нека разгледаме основните причини за патологията, симптомите и методите на лечение.
Първият триместър на бременността е важен период както за майката, така и за бъдещото дете. По това време се залагат ключовите органи и системи на бебето и се случват голям брой спонтанни аборти. Една от причините за прекъсване на бременността е отлепването на яйцеклетката.
Матката е мускулен орган, който се свива периодично. По време на бременността оплодената яйцеклетка се прикрепя към стените ѝ и се развива. В този момент се образува плацентата, или хорионът. Тя представлява вилозна мембрана на ембриона, покриваща повърхността на яйцеклетката. Чрез хориона плодът получава кислород и всички хранителни вещества. Образуването на пълноценна плацента се наблюдава в края на първия месец след зачеването.
Оплодена яйцеклетка:
- Това е яйцеклетка, оплодена от сперматозоид, който е прикрепен към стените на матката.
- Това е началото на ембрионалното развитие на плода и е първата структура, определена чрез ултразвук.
- Месец след зачеването в яйцеклетката се открива жълтъчен сак, чието наличие показва здравословна бременност.
- Има кръгла или овална форма, която постепенно се увеличава по размер, което ви позволява да определите точния период на бременността и да идентифицирате възможни нарушения.
За разлика от матката, хорионът не се свива, така че ако органът се свие силно в ранните етапи, се получава частично или пълно отлепване. Този проблем се среща при 2% от всички бременности и варира по тежест и симптоми. [ 1 ]
Терминът „отлепване“ предполага две състояния: незабавно отлепване (ранни етапи) и критично състояние (средата или края на бременността). В първия случай това е тревожен сигнал за евентуален спонтанен аборт.
Епидемиология
Според Международната класификация на болестите ICD-10, спонтанният спонтанен аборт принадлежи към категория XV Бременност, раждане и следродилен период (O00-O99):
- O03 Спонтанен аборт.
- O02.1 Неуспешен аборт.
- O20.0 Заплашващ аборт.
Според медицинската статистика около 10-15% от всички бременности завършват с ранен спонтанен аборт. Освен това, повече от 50% от спорадичните (случайни) спонтанни аборти са свързани с генетични аномалии на плода. [ 2 ]
Отделянето на яйцеклетката е тясно свързано с възрастта на бременната жена; колкото по-възрастна е жената, толкова по-висок е рискът от аборт:
- До 35 години – 15%
- 35-45 години – 20-35%
- Над 45 години – 50%
- Анамнеза за спонтанни аборти – 25%
Поради действието на определени фактори, ембрионът умира и след това започва отделянето на оплодената яйцеклетка от стените на матката. През този период жената получава кърваво течение, тъй като отделянето се отстранява от маточната кухина. За потвърждаване на спонтанния аборт се извършва количествено определяне на бета-hCG и ултразвукова диагностика. [ 3 ], [ 4 ]
Причини отлепване при ранна бременност
Има много фактори, които могат да провокират отделянето на оплодената яйцеклетка през първия триместър. Най-често патологичното състояние е свързано със следните причини:
- Хормонални нарушения.
- История на абортите.
- Болести на репродуктивната система.
- Нови израстъци.
- Възпалителни патологии на тазовите органи.
- Аномалии на женските полови органи.
- Вирусни и инфекциозни заболявания по време на бременност.
- ППИ.
- Артериална хипертония.
- Повишена физическа активност.
- Наследствени патологии.
- Резус конфликт между майката и плода.
- Нарушения в развитието на плацентата и ембриона.
- Лоши навици на жените: тютюнопушене, наркомания, алкохолизъм.
- Негативно въздействие на факторите на околната среда.
Най-често причината за отлепването е дефицит на прогестерон. При тази патология женското тяло не произвежда достатъчно количество прогестерон, който е отговорен за нормалното носене на дете. [ 5 ]
Рискови фактори
Рискът от отделяне на яйцеклетката в ранните етапи на бременността се увеличава значително, когато тялото е изложено на следните фактори:
- Стрес и емоционални преживявания.
- Възраст над 35 години.
- Изтощителна физическа активност.
- Лоши навици.
- Резус конфликт.
- Туморни неоплазми.
- Дефицит на прогестерон.
- Болести на бременни жени: венерически, инфекциозни, вирусни, възпалителни.
- Прием на определени лекарства.
- Наследствени патологии и други.
Всеки от изброените фактори може да причини спонтанно прекъсване на бременността. Висок риск от спонтанен аборт е типичен за периода, когато плацентата все още не е напълно оформена, т.е. от първите дни на оплождането до 16-та седмица. През този период жената трябва да се предпази максимално от въздействието на всякакви патологични фактори. [ 6 ]
Патогенеза
Механизмът на развитие на спонтанен аборт в ранните етапи на бременността е свързан с много фактори. Патогенезата на отлепването може да бъде причинена от такива вируси при жената: цитомегаловирус, херпес, парвовирус, рубеола. Друга възможна причина за спонтанен аборт са хромозомните или наследствените патологии.
Нека разгледаме етиопатогенезата на основните причини за отделяне на яйцеклетката:
- Патологии на матката - аномалии в развитието на Мюлеровия канал, синехия на маточния рафт, хипоплазия на матката, увреждане на органи поради аборт, истмико-цервикална недостатъчност,
- Ендокринни заболявания – хипофункция на яйчниците, лутеална недостатъчност, надбъбречен хиперандрогенизъм, хипертиреоидизъм, хипотиреоидизъм, диабет. Нарушения във функцията на яйчниците, надбъбречните жлези и други ендокринни жлези. В този случай може да възникне спонтанен аборт както при спонтанно зачеване, така и при лекарствено индуцирана бременност.
- Хромозомни аномалии – структурни нарушения, количествени аберации на хромозомите. Нарушения на клетъчния и хуморалния имунитет при жените, изосерологична несъвместимост по кръвна група и Rh фактор на майката и плода.
- Интоксикация на организма - най-голямата опасност е отравянето с олово, живак, бензин, никотин и други токсични вещества. Ранните спонтанни аборти са типични за жени, изложени на йонизиращо лъчение или работещи в химическата промишленост.
- Изоантигенна несъвместимост на феталната кръв - при тази аномалия феталните антигени проникват през плацентата в тялото на жената и провокират образуването на специфични антитела. Това може да доведе до хемолитична болест, вътрематочна смърт на плода и други патологии.
- Заболявания и аномалии в развитието на гениталиите. Например, при миома на матката, имплантирането на оплодената яйцеклетка може да се случи върху миоматозния възел, който представлява изтънена лигавица. Поради това ембрионът не получава достатъчно хранене и не може да се развие напълно.
- Аборти в анамнезата – изкуственото прекъсване на бременността причинява нарушения на нервната и ендокринната системи. На този фон е възможно развитието на възпалителни заболявания, хроничен ендометрит. При инструментално отстраняване на плода по време на разширяване на шийката на матката е възможно увреждане на мускулните му структури. Това води до недостатъчност на истмико-цервикалния канал и спонтанен аборт на всички следващи бременности.
- Инфекциозни заболявания – спонтанният аборт може да бъде причинен както от хронични инфекции, така и от локални лезии на гениталиите от бактериална флора, вируси, гъбички и други патогени. Възпалителните лезии на гениталиите водят до нарушаване на структурата и функциите на основните слоеве на ендометриума и миометриума. Това причинява сраствания, тумори в малкия таз, фиксирана ретрофлексия и други патологии, които нарушават растежа на плода.
Не бива да се изключват и психогенни фактори, чието действие увеличава риска от спонтанен аборт. Всяка от горепосочените причини води до повишена контрактилна активност на матката и отлепване на яйцеклетката. Ако спонтанен аборт се случи в началото на първия или втория триместър, яйцеклетката се отделя от матката без разкъсване на околоплодния мехур. [ 7 ]
Симптоми отлепване при ранна бременност
Симптомите на спонтанен аборт се проявяват с влошаване на здравословното състояние на жената. През този период хорионът се отделя, съдовете, през които е бил въведен в матката, се разкъсват и се образува хематом.
Основните симптоми на спонтанен аборт включват:
- Болки в гърба, подобни на менструални болки.
- Пристъпи на спазми в долната част на корема.
- Кърваво течение със съсиреци, показващо отстраняване на отделена оплодена яйцеклетка от маточната кухина.
- Намалена или пълна липса на признаци на бременност: гадене, болка в гърдите, промени в настроението и др.
В повечето случаи ранният аборт започва със зацапване, което преминава в кървене. Такива симптоми са причина за търсене на спешна медицинска помощ.
Първи признаци
Спонтанен спонтанен аборт може да възникне на всеки етап от бременността, но най-често се случва през първите месеци на бременността. През първия триместър съществува висок риск от развитие на ретрохориален хематом.
Първите признаци на отлепване на плода:
- Спазматична болка в долната част на корема.
- Пронизваща болка в долната част на гърба.
- Яркочервено или тъмно вагинално течение.
- Чувство за маточни спазми.
- Обилно кървене със съсиреци.
Ако хематомът не е започнал да се изпразва, тогава няма секрет, жената се оплаква от болка и общо влошаване на здравето. Появата на кафяв секрет показва намаляване на хематома и е причина за консултация с гинеколог. В 30% от случаите спонтанният аборт протича безсимптомно и може да бъде диагностициран само с помощта на скринингово ултразвуково изследване. [ 8 ]
Етапи
Има няколко етапа на отделяне на яйцеклетката:
- Заплашен аборт - жената чувства болка, има леко кърваво течение от влагалището. Ако потърсите медицинска помощ своевременно, има шанс да спасите бременността.
- Започнал е спонтанен аборт - болка, съчетана с кърваво течение. Все още има шанс за спасяване на бременността.
- Аборт в движение - остри болки, обилно кърваво течение със съсиреци. Бременността не може да бъде спасена.
- Завършен аборт - оплодената яйцеклетка се отстранява напълно от маточната кухина и кървенето спира.
Отхвърлянето на феталното образувание преди 12-та седмица се нарича ранен спонтанен аборт, а спонтанният аборт преди 22-ра седмица се нарича късен спонтанен аборт. [ 9 ]
Форми
Според проучванията, феталните мембрани се разделят по различни начини. Следователно, има няколко вида спонтанно прекъсване на бременността в ранните етапи, нека ги разгледаме:
- Биохимична бременност - отхвърлянето е настъпило преди забавянето на менструацията. Ултразвукът не открива феталното яйце, но тестът за hCG показва повишени нива. Най-често такова отлепване е свързано с дефекти в феталното яйце или хормонални нарушения при жената.
- Пълно отлепване - феталните мембрани са се отделили от стените на матката, ембрионът е починал. Матката се свива и се освобождава от плода. Жената усеща тъпчеща болка в долната част на корема, която се разпространява към сакрума и кръста. Възможно е обилно кървене.
- Непълен аборт – когато част от оплодената яйцеклетка отмине, в матката остават тъкани, които нарушават нейните контракции и хемостаза. Поради това съществува риск от тежко кървене и хеморагичен шок. Дори кървенето да е незначително, рискът от неговото влошаване остава поради останалите части от оплодената яйцеклетка, инфекция или образуване на плацентарен полип.
- Неуспешен спонтанен аборт - оплодената яйцеклетка спира развитието си, но не се отхвърля. Тя претърпява резорбция и преминава през няколко етапа: кръв, плът, литонедион (петрификация). Тази аномалия може да възникне на всеки етап от бременността. Диагнозата се основава на кървене с несъсирваща се кръв. Такива бременни жени може да имат анамнеза за ангинозни пароксизми.
- Цервикална бременност – оплодената яйцеклетка се развива в цервикалния канал, т.е. в областта на нейния провлак. Отхвърлянето настъпва на 4-6 гестационна седмица. Жената получава обилно кървене, което е животозастрашаващо. За лечение се извършват хистеректомия и кръвозаместителна терапия.
- Септичният (фебрилен) аборт е сериозно състояние, причинено от първичен или вторичен имунодефицит. Отлепването е свързано с проникване на суперинфекция с антибиотично-резистентна флора във влагалището и матката. Жената се оплаква от обща слабост, хипертермия, тахикардия, остра болка в долната част на корема, кърваво-гнойно течение от гениталния тракт. Бременната жена се нуждае от спешна медицинска помощ и хоспитализация.
Независимо от вида на спонтанния спонтанен аборт, жената се нуждае от медицинска и психологическа помощ.
Усложнения и последствия
Рискът от усложнения след спонтанен аборт зависи от много фактори. На първо място, това е периодът, в който е настъпило отхвърлянето на оплодената яйцеклетка, възрастта на жената, видът на спонтанния аборт и др.
Основните последици от тази патология включват:
- Непълен аборт, при който част от оплодената яйцеклетка и плацентата остават в матката. Това е опасно поради силно кървене и синдром на инфекция.
- Инфекциозни и възпалителни заболявания на репродуктивната система.
- Хормонални нарушения.
- Трудности с по-нататъшното зачеване и носенето на плода.
- Хематометрата е нарушение на евакуацията на кръвта от маточната кухина. Поради лоша контрактилност или спазми на шийката на матката, в нея се натрупват кръвни съсиреци. Жената се оплаква от остра болка в долната част на корема и чувство на раздуване, няма кърваво течение.
- Нарушения на менструалния цикъл.
- Истмично-цервикална недостатъчност.
- Ерозия на маточната шийка.
- Плацентарен полип - когато яйцеклетката не се отдели напълно, в матката остава част от плацентата, която с течение на времето се разраства в съединителна тъкан и е плътно прикрепена към стените на органа. Жената страда от болка и периодично зацапване, което може да се развие в обилно кървене.
- Психологически проблеми, депресия. [ 10 ]
В повечето случаи последствията от отделянето на яйцеклетката в ранните етапи на бременността не представляват опасност за живота и здравето на жената. За да се предотвратят евентуални усложнения, гинеколозите препоръчват задължително кюретаж на матката и контролно ултразвуково изследване след 2-3 седмици.
Диагностика отлепване при ранна бременност
За да се оцени състоянието на пациента и да се диагностицира спонтанен спонтанен аборт, се събира анамнеза, анализират се оплакванията, извършва се физикален преглед и набор от допълнителни изследвания. Задължителна е първична оценка на хемодинамичните параметри.
- Анализ на оплакванията и събиране на анамнеза - особености на менструалния цикъл, предишни бременности и аборти, гинекологични заболявания, резултати от ултразвуково изследване. Наличие на симптоми на ранна бременност: кърваво течение от влагалището, болка в долната част на корема и кръста, забавена менструация. Изследване на урината за hCG.
- Физикален преглед – температура, кръвно налягане, сърдечна честота. Преглед и палпация на корема (болка, подуване на корема, напрежение на мускулите на предната коремна стена), вагинален преглед (преглед със спекулуми за определяне на източника и оценка на обема на кървенето). Бимануална оценка на консистенцията и дължината на шийката на матката, състоянието на цервикалния канал, болезненост на придатъците и вагиналните сводове.
- Инструментално изследване на тазовите органи (трансвагинален или трансабдоминален ултразвук) и лабораторни изследвания.
Цялостният диагностичен подход позволява да се открие отделянето на яйцеклетката на ранен етап и, ако е възможно, да се предотврати пълен спонтанен аборт. Също така, навременното търсене на медицинска помощ помага да се избегнат сериозни усложнения в случай на непълно отделяне на ембриона. [ 11 ]
Тестове
Лабораторните изследвания в комбинация с резултатите от ултразвук позволяват диагностициране на спонтанен аборт. Изследванията, които пациентката трябва да направи, са:
- Клиничен кръвен тест.
- Определяне на нивата на hCG.
- Определяне на кръвната група (ако има риск от загуба на кръв).
- Тестване за полово предавани болести (ППБ).
- Анализ за инфекциозни заболявания.
- Микроскопско изследване на цервикален секрет.
Анализът на човешкия хорионгонадотропин е хормон, образуван след имплантирането на ембриона в маточната кухина. След спонтанен аборт нивото на hCG е повишено, което позволява диагностицирането на спонтанен аборт. Анализът за инфекциозни заболявания и други лабораторни изследвания ни позволяват да определим какво е причинило спонтанния аборт и, ако е възможно, да предотвратим спонтанни аборти при бъдещи бременности. [ 12 ]
Инструментална диагностика
В случай на ранна загуба на бременност се извършва трансвагинален или трансабдоминален ултразвук, за да се открият признаци на отлепване на яйцеклетката и задържане на нейните остатъци в матката. Първият ултразвук е изследване през влагалището с помощта на ендовагинален сензор, който позволява детайлно изследване на структурата на матката и яйчниците.
Ако трансвагиналното изследване е невъзможно, е показано трансабдоминално изследване. То се извършва с пълен пикочен мехур. То позволява да се изследва състоянието на тазовите органи, матката и придатъците, да се идентифицират патологии на репродуктивните органи.
Възможни резултати от изследването:
- Пълен аборт – среден вътрешен диаметър на яйцеклетката >20-25 мм, ембрионът не се визуализира. Дебелината на ендометриума е по-малка от 15 мм, останалите продукти от зачеването са идентифицирани предварително.
- Нежизнеспособна бременност – ембрион >7-8 мм, сърдечен ритъм не се визуализира.
- При непълен спонтанен аборт в матката има тъкан с диаметър повече от 15 мм.
- Извънматочна бременност - маточната кухина е празна, но уголемена по размер, както и придатъците. Наблюдават се признаци на ендометриална хиперплазия.
- Септичен спонтанен аборт – признаци на пълен или непълен аборт, възходяща инфекциозна лезия на маточната кухина и нейните придатъци, перитонеум, тазов абсцес.
Ако жената има дълъг или нередовен менструален цикъл, е показано повторно ултразвуково изследване седмица след първото.
Диференциална диагноза
Задължителен компонент на прегледите за отхвърляне на фетално образувание в ранните етапи на бременността е диференциалната диагноза.
Спонтанният аборт се диференцира от следните патологии:
- Неоплазми на влагалището и шийката на матката. Обилното кърваво течение може да показва ектропион, т.е. обръщане на лигавицата на цервикалния канал. За откриване на заболяването се извършва преглед със спекулум и колпоскопия.
- Друга възможна причина за вагинално кървене е ановулаторният цикъл, който често включва забавяне на менструацията. За диагноза се извършват hCG тест (отрицателен) и бимануално изследване на матката.
- Диференциацията се извършва с хидатидиформен мол. При тази патология се появява секрет под формата на мехурчета, а размерът на матката е по-голям от очаквания гестационен период. За потвърждаване на диагнозата е показан ултразвук.
- При извънматочна бременност се наблюдават кървави секрети, остри болки, усещане за натиск върху пикочния мехур. Тестът за hCG е положителен. Бимануалната диагностика разкрива болка при движение на шийката на матката. Органът е с по-малък размер, отколкото би трябвало да бъде в очаквания период на бременност. При палпиране на фалопиевите тръби е възможно удебеляване и изпъкване на сводовете. Ултразвуково изследване разкрива оплодена яйцеклетка във фалопиевата тръба. При нейното разкъсване се натрупва кръв в коремната кухина.
Резултатите от диференциалната диагностика ни позволяват да поставим окончателна диагноза относно спонтанния аборт в ранните етапи. [ 13 ]
Към кого да се свържете?
Лечение отлепване при ранна бременност
Ако се потвърдят съмнения за отлепване на яйцеклетката, жената се изпраща в болница. Бременност, която може да бъде спасена, изисква стационарно лечение и медицинско наблюдение, така че пациентката се хоспитализира. Основната цел на лечението е отпускане на матката, спиране на кървенето и удължаване на бременността, при условие че ембрионът/плодът е жизнеспособен.
На този етап на жената трябва да се осигури пълна почивка, както физическа, така и емоционална. Дори твърде активната чревна перисталтика е опасна, затова се препоръчва диетична диета, като се отказват продукти, които отслабват или провокират газове. Сексуалните контакти също са забранени. [ 14 ]
Задължителен компонент на терапията са лекарствата, които спират кървенето, намаляват тонуса на матката и облекчават болката. Но при употребата на лекарства през първия триместър трябва да се вземе предвид рискът от техните тератогенни и ембриотоксични ефекти. [ 15 ]
Лекарства
В повечето случаи, ранното отделяне на яйцеклетката изисква медикаментозно лечение. Лекарят избира лекарства въз основа на състоянието на бременната жена, вида на отхвърлянето, цикъла и общото здравословно състояние.
- Хормоналната терапия често се използва в случаи на заплашващ или започнал спонтанен аборт. В случаи на предварително диагностицирана недостатъчност на жълтото тяло се използват гестагени: Алилестренол, Туринал. Но такива лекарства са противопоказани при жени с надбъбречна хиперандрогения, така че им се предписват кортикостероиди: Преднизолон, Дексаметазон.
- Прогестероновите препарати имат положителен ефект върху хормоналния статус на бременната жена и елиминират заплахата от спонтанен аборт. Най-често на пациентите се предписва ацетомепрегенол.
- За жени с аномалии в развитието на матката, хипоплазия и хипофункция на яйчниците, освен гестагени, се предписват естрогени: етинил естрадиол, микрофолин, фоликулин, естрадиол дипропионат.
- При пациенти с коригируема овариална хипофункция, лекарството Хориогонин се използва на фона на терапия с гестагени и естрогени.
- Когато е започнало отлепване с кървене, се използват Аскорутин, Дицинон и Етамзилат.
- В случай на непълен аборт, може да се използва интравенозно капково приложение на Окситоцин или Простагландин F2 за отстраняване на оплодената яйцеклетка.
- В случай на продължително кървене след изпразване на матката се препоръчва употребата на лекарства, които насърчават свиването на органа: Метилергометрин, Ерготал, Ерготамин хидротартрат. Тези лекарства се прилагат подкожно, мускулно, бавно във вена или в шийката на матката.
Нека разгледаме по-подробно основните групи лекарства, използвани за отхвърляне на оплодената яйцеклетка през първия триместър:
- Спазмолитични лекарства
- Папаверин
Миотропно спазмолитично средство. Намалява тонуса и контрактилитета на гладката мускулатура. Има вазодилататорни и спазмолитични свойства.
- Показания за употреба: спазми на гладките мускули на коремните органи, спазми на пикочните пътища и мозъчните съдове, спазми на периферните съдове.
- Начин на приложение: подкожно, интрамускулно и интравенозно. Дозировката и продължителността на терапията се определят от лекуващия лекар.
- Противопоказания: непоносимост към компонентите на лекарството, артериална хипотония, кома, респираторна депресия, глаукома, бъбречна недостатъчност, бронхообструктивен синдром.
- Странични ефекти: главоболие и световъртеж, сънливост, временно намаляване на зрителната острота, гадене, чревни нарушения, сухота в устата, повишена активност на чернодробните ензими. Аритмия, учестен пулс, кожни алергични реакции, апнея. Предозирането има подобни симптоми. Няма специфичен антидот, лечението е симптоматично.
Форма на освобождаване: ампули от 2 мл, 10 броя в опаковка.
- Но-шпа
Лекарствен продукт с активната съставка дротаверин. Има силно и дълготрайно спазмолитично действие върху организма. Разширява кръвоносните съдове и нормализира чревната перисталтика. Не прониква през кръвно-мозъчната бариера и не оказва отрицателно въздействие върху централната нервна система.
- Показания за употреба: спазми на гладката мускулатура с различна етиология и локализация, главоболие и напрежение, алгодисменорея, колит, гастрит.
- Начин на приложение: 120-240 мг дневно, разделени на 2-3 дози. Продължителността на терапията зависи от тежестта на заболяването.
- Странични ефекти: главоболие, световъртеж, нарушения на ЦНС, затруднено дефекационно разстройство, гадене и повръщане, тахикардия, хипотония, алергични реакции.
- Противопоказания: свръхчувствителност към компонентите на лекарството, бъбречна/чернодробна недостатъчност, непоносимост към лактоза, кърмене, сърдечна недостатъчност,
- Предозиране: нарушение на ритъма и проводимостта на сърдечния мускул. Лечението е насочено към поддържане на нормалното функциониране на организма.
Форма на освобождаване: 10 таблетки в блистер, 2 блистера в опаковка.
- Метацин
М-антихолинергично средство, използвано при заболявания със спазми на гладката мускулатура. Предписва се при язви на стомашно-чревния тракт, гастрит, бъбречни и чернодробни колики. В анестезиологията за намаляване на секрецията на слюнчените и бронхиалните жлези.
Начин на приложение: перорално 20-40 mg 2-3 пъти дневно, парентерално 0,5-2 ml 0,1% разтвор. Страничните ефекти и симптомите на предозиране включват затруднено уриниране, сухота в устата, запек. Метацин е противопоказан при повишено вътреочно налягане и хипертрофия на простатата. Лекарството се предлага в две форми: таблетки от 20 mg, 10 броя в опаковка, ампули от 1 ml 0,1% разтвор, 10 броя в опаковка.
- Баралгин
Има изразени спазмолитични и аналгетични свойства. Използва се при спазми на гладката мускулатура: уретерни спазми, спастична дисменорея, стомашни и чревни спазми, тенезъм на пикочния мехур и други патологии.
- Лекарството се приема перорално по 1-2 таблетки 2-3 пъти дневно. В особено тежки случаи Баралгин се прилага интрамускулно или интравенозно.
- Противопоказания: непоносимост към компонентите на лекарството, гранулоцитопения, тахиаритмия, глаукома, хипертрофия на простатата, коронарна циркулаторна недостатъчност.
- Странични ефекти: алергични реакции. Предозирането има подобни признаци, лечението е симптоматично.
Форма на освобождаване: таблетки от 20 броя и ампули от 5 мл от 5 броя в опаковка.
Също така, интрамускулното инжектиране на 25% разтвор на магнезиев сулфат ще помогне за отпускане на маточните мускули.
- Хемостатично
- Етамзилат
Увеличава образуването на мукополизахариди в капилярните стени и повишава тяхната стабилност. Нормализира тяхната пропускливост, подобрява микроциркулацията и има хемостатичен ефект.
Стимулира образуването на фактор III на кръвосъсирването, нормализира скоростта на адхезия на тромбоцитите. Не повлиява протромбиновото време, не причинява повишено кръвосъсирване и не насърчава образуването на кръвни съсиреци.
- Показания за употреба: капилярно кървене при диабетни ангиопатии. Хирургични интервенции в отоларингологията и офталмологията, стоматологията, урологията в хирургичната и гинекологичната практика. Спешни състояния при чревно и белодробно кървене и хеморагична диатеза.
- Начин на приложение: интравенозно, интрамускулно, перорално, субконюнктивално, ретробулбарно. Дозировката и продължителността на терапията се определят от лекуващия лекар.
- Противопоказания: кървене, причинено от антикоагуланти. Предписва се с повишено внимание при пациенти с анамнеза за тромбоза и емболия. Не са установени случаи на предозиране и нежелани реакции.
Форма на освобождаване: 12,5% разтвор в ампули от 2 ml по 10, 50 ампули в опаковка. Таблетки от 250 mg по 50 и 100 броя в опаковка.
- Тренакса
Антифибринолитично лекарство, съдържащо активното вещество - транексамова киселина. Забавя процеса на фибринолиза, има локален и системен хемостатичен ефект. Прониква добре в синовиалната течност, създавайки концентрации, равни на плазмените. В цереброспиналната течност нивото на активните компоненти е около 10%. Транексамовата киселина не се свързва с плазмените албумини. Екскретира се през бъбреците непроменена и под формата на метаболити.
- Показания за употреба: краткосрочна терапия на кръвоизливи при пациенти с повишена обща фибринолиза, включително злокачествени лезии на панкреаса и простатната жлеза, хирургични интервенции, следродилно кървене. Назално, маточно и стомашно-чревно кървене, хематурия, кървене след конизация на шийката на матката, простатектомия. Наследствен ангиоедем и кожни алергични заболявания.
- Начин на приложение: перорално 1-1,5 g 2-3 пъти дневно. Продължителността на лечението зависи от тежестта на заболяването.
- Странични ефекти: болка в епигастралната област, гадене, повръщане, чревни нарушения, главоболие и световъртеж, уртикария, сърбеж, тромбоза, тромбоемболизъм.
- Противопоказания: индивидуална непоносимост към компонентите на лекарството, тежка бъбречна дисфункция, тромбофлебит, макроскопска хематурия, миокарден инфаркт, субарахноидален кръвоизлив, висок риск от образуване на тромби.
- Предозиране: болка в епигастралната област, гадене и повръщане, ортостатична хипотония. Няма специфичен антидот, лечението е симптоматично.
Форма на освобождаване: 6 таблетки на лента, 2 ленти в опаковка.
- Аскорутин
Намалява капилярната пропускливост, блокира ензима хиалуронидаза. Предотвратява липидната пероксидация на клетъчните мембрани. Използва се при повишена съдова пропускливост, хиповитаминоза и авитаминоза Р.
Лекарството се приема по 1 таблетка 2-3 пъти дневно. Не се използва при непоносимост към активните съставки. Не са установени случаи на предозиране и странични ефекти. Аскорутин се предлага под формата на таблетки от 10 и 50 броя в опаковка.
- Дицинон
Антихеморагично средство. Потиска разграждането на мукополизахаридите на съдовата стена, нормализира нейната пропускливост при патологични процеси. Лекарството действа хемостатично, увеличава скоростта на образуване на първичен тромб. Не повлиява протромбиновото време и няма хиперкоагулационен ефект.
Активността му се проявява 5-10 минути след инжектиране и 1-2 часа след перорално приложение. Ефективността му остава 4-8 часа. По време на лечението терапевтичният ефект продължава 5-8 дни.
- Показания за употреба: паренхимни и капилярни кръвоизливи по време на хирургични интервенции в отоларингологията, офталмологията, стоматологията, гинекологията. Спешна хирургия за спиране на остро кървене, заболявания на кръвоносната система, хеморагична диатеза.
- Начин на приложение: интравенозно/интрамускулно, перорално. Дозировката и продължителността на лечението се определят от лекуващия лекар.
- Странични ефекти: главоболие и световъртеж, изтръпване на долните крайници. Гадене, повръщане, киселини, тежест в епигастралната област. Понижено кръвно налягане, хиперемия на кожата.
- Противопоказания: кръвоизливи и кървене, причинени от предозиране на антикоагуланти, порфирия, тромбоемболизъм, тромбоза. Не са регистрирани случаи на остро предозиране.
Форма на освобождаване: таблетки от 50 и 500 mg, 5% и 12,5% инжекционен разтвор.
- Успокоителни
- Персен
Лекарствен продукт с мек седативен ефект на растителна основа. Съдържа екстракт от валериана и маточина. Успокоява, облекчава раздразнителност и психоемоционален стрес, възбуда. Подобрява заспиването, но не предизвиква сънливост през деня.
- Показания за употреба: неврози, психоемоционална възбуда, намалено внимание, безсъние, тревожност, вегетативно-съдова дистония. Психосоматични разстройства при стресови фактори. Отмяна на силни успокоителни.
- Начин на употреба: перорално по 2-3 капсули 1-3 пъти дневно. Продължителността на лечението се определя от лекуващия лекар.
- Странични ефекти: реакции на свръхчувствителност, склонност към запек.
- Противопоказания: непоносимост към компонентите на лекарството, педиатрична практика.
- Предозиране: слабост, главоболие и световъртеж, гадене, спастична болка във вътрешните органи, тремор на крайниците, мидриаза. Болезнените симптоми изчезват сами в рамките на 24 часа след приложение.
Форма на освобождаване: ентерично покрити таблетки в блистери по 40 броя, капсули по 20 броя в опаковка.
- Ново-Пасит
Комбиниран продукт, който включва гвайфенезин и комплекс от екстракти от лечебни растения: глог, хмел, жълт кантарион, маточина, пасифлора, черен бъз, валериана. Притежава успокояващи и антитревожни свойства. Премахва психическия стрес и страх. Спомага за отпускането на гладката мускулатура.
- Показания за употреба: раздразнителност, леки форми на неврастения, тревожност, страх, умора, нарушения на паметта, психическо изтощение. Нарушения на съня, главоболие, мигрена, невромускулна възбудимост. Дерматози, функционални стомашно-чревни заболявания, вегето-съдова дистония.
- Начин на приложение: сиропът и таблетките се приемат перорално. Дозировката и продължителността на терапията се определят от лекаря, индивидуално за всеки пациент.
- Странични ефекти: главоболие и световъртеж, умора, намалена концентрация, гадене, повръщане, киселини, мускулна слабост, сърбеж, запек.
- Противопоказания: мускулна слабост, свръхчувствителност към компонентите на лекарството, тежки стомашно-чревни нарушения, педиатрична практика.
Форма на освобождаване: разтвор за перорално приложение в бутилки от 100 ml, 10 таблетки в блистер.
Като успокоително средство можете да използвате инфузия от корен на валериана или билка от матерница, по 1 супена лъжица три пъти на ден. Чайове и отвари на базата на мента, маточина и лайка ще бъдат полезни.
- Адренергични агонисти, които имат инхибиторен ефект върху контрактилната активност на миометриума.
- Партусистен
Токолитично средство от фармакологичната група на бета2-адренергичните стимуланти. Механизмът му на действие е подобен на този на Фенотерол.
- Показания за употреба: заплаха от преждевременно раждане. Няма отрицателен ефект върху плода и бебето.
- Начин на приложение: интравенозно капково 0,5 mg в 250-500 ml 5% разтвор на глюкоза. Перорално 5 mg на всеки 2-3 часа, максимална дневна доза 40 mg. Продължителност на лечението е 1-3 седмици.
- Странични ефекти: тахикардия, тремор на крайниците, понижено кръвно налягане, изпотяване, гадене и повръщане, мускулна слабост.
- Противопоказания: сърдечна аритмия, сърдечни дефекти, тиреотоксикоза, глаукома.
Форма на освобождаване: таблетки от 0,5 mg и ампули от 0,025 mg.
- Фенотерол
Адреномиметично средство, стимулира бета-адренорецепторите на матката и бронхите. Използва се за облекчаване на пристъпи на бронхиална астма, белодробен емфизем, спастичен астматичен бронхит. Начинът на приложение и дозировката са индивидуални за всеки пациент, следователно се избират от лекуващия лекар.
Страничните ефекти включват тремор на крайниците, тахикардия, повишена тревожност, умора, изпотяване, главоболие. За лечение е показано намаляване на дозата.
Лекарството е противопоказано при сърдечна аритмия, тежка атеросклероза. Фенотерол се предлага под формата на таблетки от 5 mg, инжекционни ампули от 0,5 mg, както и под формата на аерозолен флакон от 15 ml (300 единични дози).
- Ритодрин
Лекарство, сходно по механизъм на действие с фенотерол, салбупартур и други бета2-адреномиметици. Отпуска маточните мускули. Използва се като токолитично средство при заплаха от преждевременно прекъсване на бременността.
- Начин на приложение: перорално 5-10 mg 3-6 пъти дневно. Продължителността на лечението е 1-4 седмици. При съмнение за отлепване на яйцеклетката в ранните стадии, лекарството се прилага интравенозно. 50 mg от лекарството се разрежда в 500 ml изотоничен разтвор на натриев хлорид и се прилага капково (10-15 капки в минута).
- Странични ефекти: учестен пулс, тремор на крайниците, мускулна слабост, повишено изпотяване, гадене и повръщане, понижено кръвно налягане. Болезнените симптоми се намаляват чрез интравенозно приложение на 30 mg Верапамил.
- Противопоказания: нарушения на сърдечния ритъм, заболяване на щитовидната жлеза, сърдечни дефекти, повишено вътреочно налягане.
Форма на освобождаване: ампули от 10 mg и таблетки от 5 mg.
- Хормонални агенти
- Утрожестан
Лекарствен продукт с активно вещество – естествен микронизиран прогестерон. При въвеждане в организма нормализира секреторните трансформации в маточната лигавица. Подпомага прехода на ендометриума от пролиферативна към секреторна фаза. По време на бременност намалява контрактилитета и възбудимостта на миометриума и фалопиевите тръби. Стимулира трансформацията в терминалните елементи на млечните жлези. [ 16 ]
- Показания за употреба: лекарството се използва перорално при безплодие, дължащо се на недостатъчност на жълтото тяло, нарушения на менструалния цикъл, мастопатия и предменструален синдром.
- Интравагиналното приложение на капсули е показано за поддържане на лутеалната фаза на менструацията, като хормонозаместителна терапия при преждевременна менопауза. Предписва се при безплодие, дължащо се на недостатъчност на жълтото тяло, за профилактика на маточни фиброми и ендометриоза. Лекарството е ефективно при заплашващ аборт и за лечение на обичайна загуба на бременност поради дефицит на прогестерон.
- Начин на приложение: таблетките се приемат перорално по 200-300 mg дневно, разделени на два приема. Капсулите се поставят дълбоко във влагалището с доза, избрана от лекуващия лекар. В случай на заплашващ аборт и за превантивно лечение на обичайния спонтанен аборт се прилагат 400-800 mg интравагинално.
- Странични ефекти: междуменструално кървене, главоболие и световъртеж, сънливост, реакции на свръхчувствителност. Предозирането има подобни признаци, лечението е симптоматично.
- Противопоказания: кървене от гениталния тракт, склонност към тромбоза, непълен аборт, злокачествени лезии на репродуктивните органи и млечните жлези, порфирия. Не се използва при тежка чернодробна дисфункция, алергични реакции към компонентите на лекарството. [ 17 ]
Форма на освобождаване: таблетки 100 mg, 30 броя в блистер, капсули за интравагинално приложение 200 mg, 14 броя в опаковка.
- Дюфастон
Лекарствен продукт с активно вещество – дидрогестерон (аналог на естествения прогестерон). Няма естрогенни, кортикоидни или андрогенни ефекти. Не нарушава термогенезата и не повлиява метаболитните процеси. Селективно повлиява прогестиновите рецептори на маточната лигавица. Не повлиява овулацията на фоликулите.
- Показания за употреба: ендогенен дефицит на прогестерон, заплашващ аборт, обичайна загуба на плода, предменструален синдром. Хормонозаместителна терапия, менопаузален синдром.
- Начин на приложение: при заплашващ аборт се приема 40 mg веднъж дневно, след това по 10 mg на всеки 8 часа в продължение на 1 седмица. След това дозировката се намалява, но ако има нова заплаха от аборт, дозите се възстановяват. Лекарството може да се приема до 12-та-20-та гестационна седмица. При дисфункционално кървене се приема по 10 mg два пъти дневно в комбинация с етинилестрадиол 0,05 mg. При планиране на бременност или привичен спонтанен аборт - 10 mg два пъти дневно от 11-ия до 25-ия ден от менструалния цикъл.
- Странични ефекти: в редки случаи може да се развие кървене. Може да се развие свръхчувствителност към лекарството.
- Противопоказания: непоносимост към дидрогестерон или други компоненти на лекарството, синдром на Ротор и синдром на Дубин-Джонсън. Не са регистрирани случаи на предозиране.
Форма на освобождаване: таблетки за перорално приложение.
Според статистиката, при навременно лечение около 80% от случаите на отхвърляне на феталното образувание завършват с възстановяване на пациентката без усложнения. Ако медицинската помощ се потърси късно, запазването на бременността е невъзможно. В случай на непълно изпразване на маточната кухина се извършва хирургично кюретаж на продуктите от зачеването. Продължителността на лечението е индивидуална за всяка пациентка, но средно е поне 10-14 дни. [ 18 ]
Витамини
Витаминната терапия е съществен компонент от лечението на всяко заболяване или патологично състояние. Витамините се препоръчват в ранна бременност и по време на отделяне на яйцеклетката. Най-често на жените се предписват следните полезни вещества:
- Витамин Е
Токоферолът подобрява репродуктивните функции, така че се предписва за успешно зачеване. Той има антиоксидантни свойства, нормализира нервната система, предпазва от стрес. Той насърчава нормалното развитие на плода през първия триместър и е отговорен за централната нервна система на бебето, предпазва от негативни фактори на околната среда. [ 19 ]
Витамин Е трябва да се приема след консултация с Вашия лекар. Това се дължи на риска от развитие на алергични реакции и стомашно-чревни нарушения. Токоферолът се предлага в течна форма и в капсули, които се приемат през устата. В ранните етапи витаминът се приема по 200 mg на ден, разделен на два приема. Продължителността на лечението не трябва да надвишава 1 месец. [ 20 ], [ 21 ]
- Фолиева киселина
Витамин B9 принадлежи към групата на антианемичните водоразтворими вещества. Стимулира хематопоезата, участва в образуването на еритроцити, левкоцити и тромбоцити. Подпомага усвояването на желязо. Фолиевата киселина участва в синтеза на аминокиселините ДНК и РНК, поддържайки нормални нива на хомоцистеин и в зреенето на яйцеклетката. [ 22 ]
B9 стимулира мозъчната функция, подобрява паметта и настроението. Нормализира женските хормонални нива. Приемът на витамина преди зачеване и през първия триместър намалява риска от развитие на патологии при плода. [ 23 ]
Дефицитът на фолиева киселина може да провокира отлепване на плацентата и спонтанен аборт. Увеличава вероятността от вродени дефекти и аномалии при плода, като дефекти на невралната тръба, цепнато небце и др. Фолиевата киселина се приема по 0,4 мг на ден. Предозирането на лекарството причинява повишена възбудимост, стомашно-чревни нарушения и функционални промени в бъбреците. [ 24 ]
- Магне Б6
Магнезият участва в много биохимични процеси в организма. Веществото нормализира функционирането на имунната, нервната и мускулната система, ускорява метаболитните процеси, а също така насърчава възстановяването на костната тъкан. По време на бременност нуждата на организма от този микроелемент се увеличава 2-3 пъти. [ 25 ]
Дефицитът на магнезий B6 има отрицателно въздействие върху женското здраве и развитието на плода. Това може да доведе до малформации на ставите и митралната клапа на сърцето. Рискът от спонтанен аборт и преждевременно раждане се увеличава. Дозировката на витамина и продължителността на приема му се определят от лекуващия лекар, индивидуално за всяка пациентка.
Физиотерапевтично лечение
Ако съществува риск от отделяне на яйцеклетката в ранните етапи на бременността, на жената може да бъде предписана физиотерапия. Такова лечение е насочено към елиминиране на заплахата от прекъсване на бременността и намаляване на лекарственото натоварване на организма.
Най-често на пациентите се предписват физиотерапевтични процедури, които влияят върху контрактилитета на матката, централните или периферните механизми.
Физиотерапевтичното лечение е показано в следните случаи:
- Риск от спонтанен аборт.
- Ранна токсикоза с гадене и повръщане.
- Гестоза.
- Забавяне на растежа на плода.
- Бременност след термин.
- Разминаване на срамните кости.
- Лактостаза, следродилен ендометрит.
В случай на заплаха от отхвърляне на феталната формация се използват следните физиотерапевтични процедури:
- Ендоназална галванизация.
- Електрофореза на магнезий със синусоидално модулиран ток.
- Индуктотермия на бъбречната област.
- Електрорелаксация на матката с помощта на променлив синусоидален ток.
Ако причината за отлепването е истмико-цервикална недостатъчност, тогава лекарствената терапия и физиотерапията са спомагателни методи. Основният метод на лечение е хирургичната корекция.
Народни средства
Алтернативните методи за отлепване на яйцеклетката в повечето случаи са неефективни и дори опасни. Но някои жени все още прибягват до народна терапия. Нека разгледаме най-безопасните методи, базирани на лечебни растения:
- Залейте една супена лъжица кора от калина с 500 мл вряла вода и оставете да къкри 10 минути. Охладете и прецедете. Приемайте по ½ чаша 3 пъти на ден.
- Смелете и смесете 100 г суха билка бял равнец и 50 г билка плевел. Приемайте билковия прах по ½ чаена лъжичка 3 пъти дневно 30 минути преди хранене.
- Вземете 5 г пресни листа или корени от глухарче. Залейте ги с вряла вода и варете 5-7 минути на среден огън. Приемайте по 50 мл 3 пъти на ден.
- Смесете пресни цветове от жълт кантарион и невен в равни пропорции. Залейте с 250 мл вряла вода и оставете да се запари за 30-40 минути. Прецедете и приемайте по 2 чаши на ден, като добавите лъжица мед.
Всички горепосочени рецепти се използват, когато има заплаха от спонтанен аборт през първия триместър. Преди да използвате методи на традиционната медицина, трябва да се консултирате с Вашия лекар и да получите неговото разрешение.
Билколечение
Лечебните билки са друг алтернативен подход за лечение на ранно прекъсване на бременността.
За предотвратяване на спонтанен аборт могат да се използват следните билкови рецепти:
- Вземете 2 части еризипел, цвят от невен и билка ангелика. Смесете ги с 1 част листа от коприва и коренища от тинтява. Залейте две супени лъжици от сместа с 500 мл вряла вода и оставете да се запари за 3 часа. Прецедете и приемайте по ½ чаша 3 пъти на ден 30 минути преди хранене.
- Залейте три супени лъжици невен (листа и съцветия) с 1 литър вода и поставете на среден огън. Течността трябва да изври наполовина. Прецедете охладената отвара и приемайте по 50 мл 2-3 пъти дневно преди хранене.
- Вземете 3 части корени от женско биле и оман, добавете 2 части касис. Разбъркайте добре билките и ги комбинирайте с 1 част корени от тинтява и коприва. Залейте 2-3 лъжици от сместа с 250-300 мл вряща вода, варете на среден огън 20-30 минути. Оставете да се охлади, прецедете и приемайте по ½ чаша 3 пъти на ден преди хранене.
Преди да използвате горните рецепти, трябва да се консултирате с Вашия лекар и да се уверите, че няма алергични реакции към билковите съставки на рецептите.
Хомеопатия
Алтернативен метод за лечение на спонтанен аборт през първите месеци от бременността е хомеопатията. Ако има заплаха от спонтанен аборт, могат да се използват следните хомеопатични препарати:
- Аконит – заплаха от спонтанен аборт след нервно преживяване, стрес, пристъп на гняв.
- Арника – отхвърляне на оплодената яйцеклетка след нараняване, силно кървене.
- Беладона – тягостна болка в долната част на корема и гърба, обилно кърваво течение.
- Каулофилум – привичен спонтанен аборт, болезнени усещания в гърба и корема. Контракции на матката с леко кърваво течение.
- Лайка - аборт след силно нервно вълнение.
- Цимицифуга - остра болка в долната част на корема.
- Сабина – обилно кърваво течение. Болки в гърба, разпространяващи се към долната част на корема.
- Секале – риск от отлепване, обилно кървене, силна болка.
- Сепия - остри болки и слабост, мускулни спазми.
- Калина – анамнеза за спонтанни аборти, болки в корема, гърба и бедрата.
Всички лекарства и тяхната дозировка се избират от лекар-хомеопат, като се оценява състоянието на пациента.
Хирургично лечение
В случай на непълен спонтанен аборт, септичен аборт и масивно кървене е показано хирургично лечение. Преди операцията се извършва ултразвуково изследване, което разкрива остатъците от оплодената яйцеклетка в маточната кухина. В зависимост от резултатите от ултразвука могат да бъдат предписани следните видове кюретаж:
- Аспирационен кюретаж – остатъците от ембриона са малки и могат да бъдат изсмукани с вакуум. [ 26 ]
- Кюретаж - плодът е починал, но не е излязъл напълно от матката.
Лечението се извършва под обща или локална анестезия. За операцията се използват специални инструменти, като се отваря шийката на матката и се отстранява горният слой на ендометриума. Процедурата отнема около 15-25 минути. След това пациентката прекарва няколко часа под лекарско наблюдение и, ако няма усложнения, се прибира у дома.
След кюретаж могат да се развият следните усложнения, някои от които са нормални:
- Умерена болка в долната част на корема, подобна на менструалната болка. Тя трае от няколко часа до няколко дни и не изисква лечение.
- Обилно кърваво течение. Обикновено трае не повече от 10 дни. Ако кървенето продължи по-дълго, това може да е признак на цервикален спазъм и изисква допълнително лечение.
- Риск от инфекция и развитие на сепсис.
- Риск от непълно извличане на остатъци от фетални тъкани. Причинява тежка кръвозагуба и изисква спешна хирургическа интервенция.
- Риск от увреждане на шийката на матката или тялото на матката по време на операция. Неправилните действия на хирурга могат да доведат до перфорация на матката или разкъсване на нейните тъкани.
Тъканите, получени в резултат на операцията след спонтанен аборт, се изпращат за хистологично изследване. Това е необходимо за потвърждаване на вътрематочна бременност, изключване на извънматочна бременност, трофобластна болест.
За да се сведе до минимум рискът от спонтанни аборти в бъдеще, трябва да се подложите на цялостен медицински преглед. Това ще помогне да се определят причините за отхвърлянето на плода и да се отстранят.
Предотвратяване
Няма специфични методи за предотвратяване на отлепване на яйцеклетката през първите месеци от бременността. За да се намали рискът от развитие на дефекти на невралната тръба на плода, които могат да причинят спонтанен аборт, се препоръчва прием на фолиева киселина по време на планирането на бременността и през първия триместър.
Планирането на зачеването е от голямо значение. В подготовка за бременност и за намаляване на риска от спонтанен аборт, бъдещите родители трябва да преминат медицински преглед и да направят редица изследвания:
- Анализ за полово предавани болести и инфекциозни заболявания.
- Генетични тестове.
- Изследване на репродуктивната система.
- Ултразвук на тазовите органи при жени.
- Определяне на биосъвместимостта на съпрузите и други тестове.
Редовните посещения при гинеколога и навременната регистрация в женската клиника също са превантивен метод. Медицинската консултация и ранните скринингови прегледи ви позволяват да оцените състоянието на протичащата бременност.
На бъдещата майка се препоръчва балансирано хранене, умерена физическа активност и минимален стрес. Тя също така трябва да се откаже от лошите навици, които имат негативно въздействие както върху женското тяло, така и върху развитието на плода.
Прогноза
Отделянето на яйцеклетката в ранна бременност има благоприятен изход. При един спонтанен аборт рискът от прекъсване на следващата бременност е около 20%. Ако жената има два спонтанни аборта подред, се провежда цялостен преглед, за да се установят причините за тази аномалия.
Не забравяйте за психологическата рехабилитация. След спонтанен аборт жената е изправена пред силен стрес и депресия, така че се нуждае от рехабилитационна терапия. Можете да планирате нова бременност не по-рано от 6-12 месеца. Много е важно да се изключат всички фактори, довели до аборт в миналото.

